Mulher de 19 anos com visão turva
Vishal Patel e Thomas A. Oetting, MD
Agosto 14, 2007
Queixa do Chefe: Visão desfocada no olho esquerdo (OS)
História da Doença Presente: Uma mulher de 19 anos de idade apresentou inicialmente ao seu médico local uma queixa de dores de cabeça, especialmente durante a leitura. Foi encaminhada para o seu optometrista local que maximizou a sua visão com uma refracção actualizada. Pouco tempo depois, contudo, a paciente teve uma visão turva contínua apenas no olho esquerdo. Acreditando que a sua correcção da lente era demasiado forte, voltou para outro exame. Um exame de fundo dilatado revelou que os discos ópticos tinham um aspecto “irregular”, suspeito para o drusen do disco óptico e ela foi encaminhada para a Universidade de Iowa Hospitais e Clínicas para uma avaliação mais aprofundada. Para além de uma visão ligeiramente desfocada, a paciente negou quaisquer outros sintomas oculares.
História ocular passada: Nenhum trauma ou cirurgia ocular passada.
História Médica: Historial de alergias sazonais e infecções sinusais.
Medicamentos: Nenhuma
História familiar: Historial conhecido de cataratas, artrite, e cancro na família.
História social: A paciente é uma mulher jovem e activa que trabalha como estilista de quadros para uma loja de óptica local. Ela fuma e bebe álcool socialmente.
Exame circular:
- Acuidade visual, com correcção: OD–20/20; OS–20/25-1
- Motilidade: Cheio, ambos os olhos (OU)
- Pressão intra-ocular: Normal, OU
- Pupilas: Igualmente reactivo em cada olho sem defeito pupilar relativo aferente (RAPD)
- Exame do segmento externo e anterior: Normal, OU
- Exame de fundo dilatado (DFE):
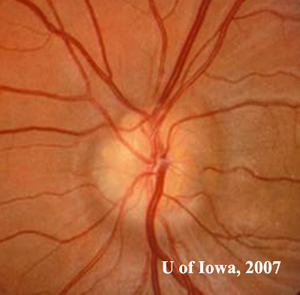
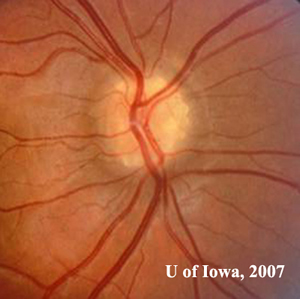
- Bambos discos ópticos tinham um aspecto “irregular”, obscurecendo as margens do disco (ver figuras 1A e 1B)
- Mácula normal, vasos, e periferia, OU
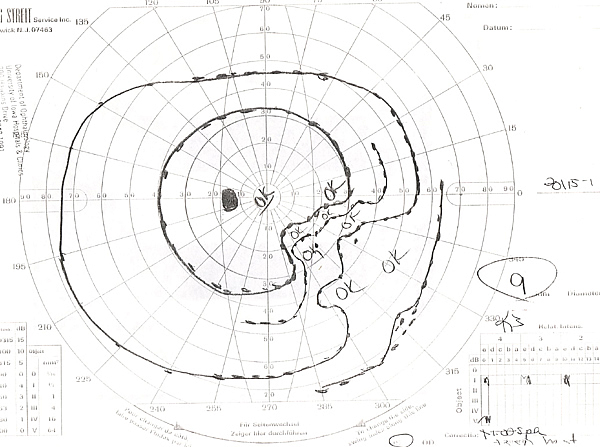
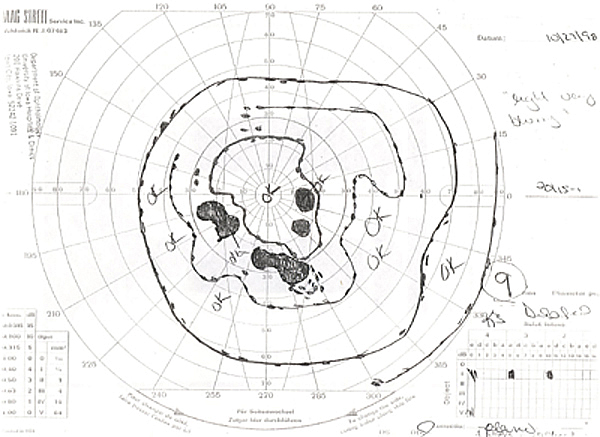
- Campos visuais Goldmann: Ver Figuras 2A e 2B
| 1A: Numerosas elevações redondas e amareladas visíveis na cabeça do nervo óptico, OD | p> 1B: Elevações semelhantes “grumoso acidentado” ou “doce de rocha” amarelas dentro da cabeça do nervo óptico, OS |
 |
| 2A: Goldmann Visual Field, OS – Existe um denso defeito de passo nasal | 2B: Goldmann Visual Field, OD – Vários escotomas são evidentes, incluindo o aparecimento de um defeito parcial ao estilo arcuate inferior |
 |
Curso: O exame dos nervos ópticos do paciente levou a uma elevada suspeita de drusen de discos ópticos múltiplos. Outros testes incluindo ecografia padronizada que confirmaram a presença de numerosos drusen altamente reflectores dentro de ambas as cabeças de nervos ópticos, OD > OS. A perimetria de Goldmann revelou o alargamento dos ângulos mortos e outros pequenos escotomas peripapilares. A visão da paciente foi refractada para se certificar de que a sua visão estava correcta e ela foi instruída a regressar dentro de 6 meses.
Discussão:Drusen da Cabeça do Nervo Óptico (ONHD) são frequentemente descobertas acidentais durante os exames oculares de rotina. Drusen são deposições de mucopolissacarídeos e material proteico que se acumulam anteriormente à lâmina cribosa dentro da cabeça do nervo óptico. Alguns acreditam que estas deposições ocorrem como resultado da degeneração axonal do nervo óptico (Wilkins 2004, Giovannini 2005) ou estase axoplásmica de transporte secundária a cabeças de nervo óptico congénitas (Spencer 1978). ONHD são encontrados em aproximadamente 1% da população geral, com distribuição bilateral em 75-85% (Auw-Haedrich 2002, Sowka 2001). São mais comuns entre os caucasianos e acredita-se que tenham um padrão autossómico dominante de herança com penetração incompleta (Davis 2003). No entanto, isto continua por provar. Tanto Lorentzen (1961) como Antcliff e Spalton (1999) não foram capazes de verificar este padrão de herança. Uma displasia herdada da cabeça do nervo óptico pode ser o principal factor de risco para o desenvolvimento de ONHD (Lee 2005). Segundo Lorentzen, a condição é transmitida como uma “moda irregularmente dominante” (Lorentzen 1961). A patologia primária surge de uma displasia hereditária do disco óptico e do seu fornecimento de sangue que predispõe à formação de drusen do disco óptico (Auw-Haedrich 2002).
Existem dois tipos principais de ONHD: drusen visível (como neste caso) e drusen “enterrado”. Os drusen enterrados são frequentemente encontrados em crianças mais novas (pré-adolescentes) e podem obscurecer as bordas do disco óptico e do copo. O disco óptico pode parecer não ter “copo óptico”, resultando no aparecimento de papiledema, que é uma parte importante do diagnóstico diferencial (Davis 2003). À medida que os pacientes envelhecem, particularmente depois da adolescência, o drusen torna-se mais visível. O drusen começa a sobressair da borda do disco óptico e da taça, especialmente no lado nasal inferior (Wilkins 2004).
Diagnóstico
Os pacientes com ONHD são muitas vezes assintomáticos, daí a elevada taxa de descoberta acidental. Os primeiros sintomas de ONHD são anomalias na visão periférica ou obscurecimentos visuais transitórios, tais como cintilação ou “cintilação” (Giovannini 2005, Davis 2003). Os pacientes não se queixam de perda da visão central porque a acuidade visual central é geralmente poupada com drusen de disco óptico. A acuidade central pode ser afectada se a neovascularização coróide subretinal estiver presente.
A inspecção visual por si só é frequentemente insuficiente para confirmar ONHD e descartar mais no que diz respeito a possíveis diagnósticos. Por exemplo, é obrigatório que o médico distinga o pseudopapiledema do verdadeiro papiledema. Em alguns casos, isto exigirá uma neuroimagem radiológica apropriada para excluir massa ou lesão intracraniana. O glaucoma como causa da perda do campo periférico também deve ser avaliado. Embora as pressões intra-oculares (PIO) sejam elevadas na maioria dos tipos de glaucoma, nem sempre é este o caso e a distinção entre danos glaucomatosos e ONHD benigno nem sempre é tão estrita. Os exames visuais de campo com perimetria estática ou dinâmica devem ser conduzidos para avaliar a perda de campo periférico. Os defeitos de campo podem estar presentes apenas devido à ONHD. Um estudo para Auw-Haedrich em 2002 revelou que os Campos Visuais Goldmann (GVF) podem mostrar áreas de defeitos das fibras nervosas (área nasal mais comumente inferior), aumento do ponto cego com ou sem constrição dos campos periféricos. Além disso, muitos sugerem que a presença de ONHD torna o nervo mais susceptível a danos glaucomatosos a pressões mais baixas. Como tal, deve-se seguir cuidadosamente os campos visuais em casos suspeitos e tratar a PIO elevada de forma apropriada se houver progressão da perda de campo.
A avaliação diagnóstica da cabeça do nervo óptico drusen é realizada utilizando uma variedade de técnicas:
- Echografia – A ecografia padronizada A- e B-scan é muito fiável devido à natureza altamente reflectora característica do drusen e também proporciona a mais alta resolução disponível actualmente (Davis 2003).
- Fluorescein Angiography – Drusen são altamente autofluorescentes e assim aparecem como regiões brilhantes no disco óptico mesmo antes de o corante fluorescente chegar ao olho ou como parte do “exame do drusen do disco” sem corante. Após a injecção, o drusen mostra uma hiperfluorescência bem definida e irregular, especialmente na fase tardia. Isto pode ser útil na diferenciação do drusen de disco óptico do verdadeiro papiledema, com o primeiro mostrando apenas vasos teleangiectásicos escassos (Auw-Haedrich 2002).
- Topografia de Coerência Óptica (OCT) – Esta técnica mais recente pode ser útil na detecção do desbaste precoce das fibras nervosas. Alguns sugeriram que a TCO pode ser útil para quantificar qualquer grau de perda de fibras nervosas com reprodutibilidade satisfatória (Auw-Haedrich 2002).
li>CT scan – A ecografia CT é dispendiosa e normalmente não é deformada uma vez que as fatias de 1,5mm de resolução são susceptíveis de falhar o drusen do disco óptico. Contudo, os drusen calcificados podem ser notados incidentalmente quando as imagens são obtidas por outras razões e podem ser motivo de preocupação para os radiologistas
Complicações
medida que o drusen nervoso óptico aumenta, podem comprimir e comprometer as fibras nervosas e o fornecimento vascular, levando a múltiplas complicações, incluindo defeitos do campo visual, oclusão vascular, e hemorragia (Sowka 2001). O comprometimento vascular da cabeça do nervo óptico pode resultar em Neuropatia Óptica Isquémica Anterior (AION)]. Em pacientes com drusen, os factores de risco típicos para AION não estão necessariamente presentes, sendo que muitos dos pacientes afectados estão na casa dos 20 ou menos anos, sem sinais de qualquer doença cardiovascular (Davis 2003).
Drusen também foram implicados em múltiplos tipos de complicações vasculares oclusivas. A oclusão da artéria retiniana central (CRAO) tem sido relatada quando drusen estão presentes em conjunto em doentes com hipertensão sistémica, enxaquecas, uso de contraceptivos orais, altitude elevada, ou defeito do septo atrial (Auw-Haedrich 2002). Aproximadamente 10% do fornecimento de colateral retino-choroidal venoso está ligado à ONHD, sendo a oclusão venosa retiniana central a principal fonte. Estes vasos são o resultado do aumento da pressão venosa da compressão das veias por drusen. À medida que o paciente envelhece, os vasos tornam-se mais proeminentes devido ao aumento do drusen (Auw-Haedrich 2002).
O drusen do nervo óptico também pode resultar em neovascularização coróide justapapilar com hemorragia subsequente. A neovascularização coróide em pacientes mais jovens está associada a um prognóstico muito melhor do que em adultos. Em pacientes mais jovens, a resolução ocorrerá com sintomas visuais leves a moderados. Em sete casos relatados, seis dos pacientes recuperaram a visão 20/40 ou melhor sem tratamento (Harris 1981).
Optic neve drusen estão associados a várias doenças oculares e sistémicas. Na retinite pigmentosa, a incidência de drusen de disco está alegadamente entre 0 e 10%, mas os drusen não são frequentemente visíveis, os canais escleróticos são normais, e não existe elevação do disco. A drusen está também associada a doenças raras como o pseudoxantoma elástico (com uma prevalência de cerca de 1:160.000) e as estrias angioides (com uma prevalência de 1:80.000). Embora estas duas condições sejam bastante raras, 85% das pessoas com pseudoxantoma elástico também têm estrias angioides, tornando o drusen uma ligação comum entre as duas condições (Davis 2003).
Tratamento
Não existe actualmente nenhum tratamento definitivo para o drusen do nervo óptico. Os pacientes com drusen do nervo óptico documentado devem ser seguidos com exames de campo visual em série, análise de fibra óptica, e repetir as verificações de pressão intra-ocular. Se ocorrer perda de campo visual na presença de drusen, a medicação para baixar a pressão intra-ocular deve ser considerada. Pode ser difícil distinguir o drusen do nervo óptico do glaucoma em progressão como causa baseada unicamente em testes de campo visual (Davis 2003, Auw-Haedrich 2002).
A maioria dos casos de neovascularização subretiniana associada ao drusen do disco óptico resolve-se sem tratamento e apenas com sintomas ligeiros. A fotocoagulação laser só deve ser considerada em casos em que a acuidade visual central esteja ameaçada. (Davis 2003, Auw-Haedrich 2002).
Diagnóstico: Nervo óptico Drusen
EPIDEMIOLOGIA
li>Canece ser associado a outras condições (pseudoxantoma elástico, retinite pigmentosa, estrias angioidais) |
SIGNS
|
Diagnóstico diferencial para o aparecimento do Nervo Óptico Drusen
Nota:
- Optic nerve head drusen são normalmente um achado independente, mas podem estar relacionados com outras condições, tais como pseudoxanthoma eleasticum (PXE), retinite pigmentosa, e estrias angioidais.
- Glaucoma e outras causas de perda de campo visual devem ser consideradas quando há suspeita de perda de campo devido ao drusen do nervo óptico.
- Consideração da aparência do drusen do nervo óptico (ou seja, aparência “irregular”, elevação da cabeça do nervo, margens irregulares ou desfocadas do disco) deve incluir a consideração de qualquer condição que cause desfocagem e elevação da cabeça do nervo óptico. Este é essencialmente um diagnóstico diferencial de inchaço do disco.
- Antcliff RJ, Spalton DJ. Os discos ópticos drusen são herdados? Ophthalmology 1999; 106:1278 -1281.
- Auw-Haedrich C, Staubach F, Witschel H. Optic disk drusen. Surv Ophthalmol 2002; 47: 515-532.
- Davis PL , Jay WM. Drusen da cabeça do nervo óptico. Seminários em Oftalmologia 2003; 18(4): 222 – 242.
- Giovannini J. Pseudopapilledema. www.eMedicine.com. Última actualização: 1 de Julho de 2005
- Harris MJ, Fine SL, Owens SL. Complicações hemorrágicas do drusen do nervo óptico. Am J Ophthalmol 1981; 92: 70-76.
- Lee AG, Zimmerman MB. A taxa de perda de campo visual na cabeça do nervo óptico drusen. Am J Ophthalmol 2005; 139:1062-1066.
- Lorentzen SE. Drusen do disco óptico: afecção hereditária irregularmente dominante. Acta Ophthalmol 1961; 39: 626-643.
- Sowka JW, Gurwood AS, Kabat AG. Drusen da cabeça do nervo óptico. Handbook of Ocular Disease Management. http://www.revoptom.com/HANDBOOK/SECT50a.HTM. 2001.
li>Spencer WH. XXXIV Palestra Edward Jackson Memorial: drusen do disco óptico e transporte axoplásmico aberrante. Oftalmologia. 1978; 85(1):21-38. Wilkins JM, Pomeranz HD. Manifestações visuais do drusen do disco óptico visível e enterrado. J Neuro-Ophthalmol 2004; 24:125-129.
Formato de Citação Suggested: Patel V, Oetting TA. Drusen do Nervo Óptico: Mulher de 19 anos com visão desfocada. EyeRounds.org. 14 de Agosto de 2007; Disponível em: http://www.EyeRounds.org/cases/72-Optic-Nerve-Drusen-Visual-Field-Loss.htm.