US Pharm. 2013;38(12):38-42.
br>ABSTRACT: Os inibidores de bomba de prótons (PPIs), disponíveis com ou sem receita médica, são normalmente utilizados para o tratamento de doenças relacionadas com ácidos. Apesar da sua facilidade de disponibilidade e utilização comum, os PPIs podem ter graves efeitos secundários. As consequências a longo prazo da utilização crónica de PPI incluem o potencial aumento do risco de hipocalcemia, hipomagnesemia, infecções por Clostridium difficile, e pneumonia. Os farmacêuticos comunitários estão preparados para fornecer recomendações baseadas em provas e educar os pacientes sobre os benefícios e riscos associados à utilização crónica de PPI.
Inibidor de bomba de prótons (PPIs) estão no mercado desde o final dos anos 80 e substituíram os receptores-antagonistas de histamina2 (H2RAs) como a classe mais potente de medicamentos para o tratamento de doenças relacionadas com a acidez.1 Os medicamentos anti-ulcerosos (as áreas terapêuticas baseiam-se em definições proprietárias IMS Health) foram a nona maior classe baseada no volume de prescrição nos Estados Unidos em 2012 e a 11ª em vendas.2,3
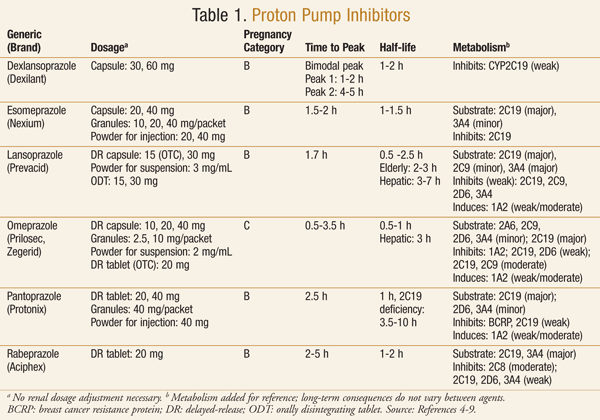
Os medicamentos da classe PPI estão amplamente disponíveis com ou sem prescrição médica. Actualmente, o mercado dos EUA contém seis PPI, dois dos quais estão também disponíveis como produtos OTC (TABELA 1).4-9 No início dos anos 2000, a FDA anunciou a disponibilidade do omeprazol (Prilosec OTC) como o primeiro PPI OTC.10 Seguiu-se em breve a aprovação do lansoprazol OTC (Prevacid 24HR).11
 br>>
br>>
PPIs são utilizados para o tratamento de muitas doenças gástricas, incluindo a úlcera péptica, erradicação das infecções por Helicobacter pylori, tratamento e prevenção da úlcera gastroduodenal não esteróide anti-inflamatória (NSAID), síndrome de Zollinger-Ellison, e doença do refluxo gastroesofágico (DRGE).1 Geralmente, estes medicamentos são prescritos devido à baixa incidência de efeitos secundários e eficácia superior em comparação com outros medicamentos utilizados para tratar as mesmas condições.1
O uso a longo prazo de qualquer medicamento suscita preocupações de segurança, especialmente se esse produto estiver disponível OTC. A Associação Americana de Gastroenterologia (AGA) divulgou orientações sobre a gestão do GERD em 2008 que recomendavam contra a monitorização de rotina para PPIs devido a provas insuficientes.12 No entanto, desde então, estudos continuaram a mostrar consequências a longo prazo da utilização crónica de PPIs, incluindo consequências de má absorção e infecções. Subsequentemente, em Março de 2013, o Colégio Americano de Gastroenterologia (ACG) publicou directrizes para o diagnóstico e tratamento do GERD.13 Estas directrizes fornecem algumas informações sobre a monitorização das consequências a longo prazo da utilização crónica de PPI. Este artigo é uma revisão da literatura recente e recomendações de directrizes relativamente às possíveis consequências a longo prazo da farmacoterapia crónica com PPI e oportunidades para prevenir estas complicações.
Em estudos com animais, os PPIs levantaram preocupações acerca de um potencial de hipergastrinemia, mas estudos com humanos não conseguiram mostrar uma associação.1 Portanto, as consequências a longo prazo da utilização crónica de PPI podem ser agrupadas em duas categorias principais, má absorção e infecções.1 A má absorção secundária à utilização de PPI afecta o cálcio e o magnésio, e a literatura especifica duas infecções mais frequentemente associadas à utilização de PPI, Clostridium difficile e pneumonia. Infelizmente, falta uma definição na literatura para “a longo prazo”; nem as directrizes AGA nem as directrizes ACG definem o que é considerado a longo prazo. Para o resto deste artigo, os autores utilizam a longo prazo para designar terapia superior a 14 dias, a terapia máxima para os produtos OTC.10,11
Malabsorção
A primeira consequência potencial a longo prazo da utilização crónica de PPI é a má absorção de minerais chave no organismo, nomeadamente cálcio e magnésio. A perda destes minerais pode levar a fracturas ósseas ou anomalias cardíacas.
Absorção de cálcio diminuída (Hipocalcemia): A utilização de PPI a longo prazo tem sido associada a um aumento do risco de osteoporose e à diminuição da densidade mineral óssea (DMO), com um aumento de 35% do risco de fracturas.14 O cálcio tem um papel importante na saúde e formação óssea, uma vez que é um componente chave da hidroxiapatite (o principal elemento estrutural do osso). O material ósseo é um reservatório importante de cálcio e pode conter mais de 99% do cálcio de um organismo.15 A hipótese para o mecanismo das fracturas ósseas induzidas por PPI é que a absorção de cálcio na dieta depende de um ambiente ácido no tracto gastrointestinal (GI). Devido à diminuição da acidez do efeito farmacológico das PPIs, ocorre uma potencial perda de absorção de cálcio. Esta redução na absorção de cálcio leva a uma diminuição da actividade osteoclástica e, por conseguinte, a uma diminuição da BMD, aumentando assim o risco de fractura.1
As directrizes do ACG de 2013 sobre GERD declaram que a osteoporose existente não é uma contra-indicação à terapia com PPI.13 Os pacientes com osteoporose podem permanecer na terapia com PPI, a menos que exista outro factor de risco de fractura da anca.13 Além disso, em Março de 2011, a FDA modificou o seu aviso de osteoporose e fractura. Concluiu-se que os produtos OTC não justificam alterações de rótulo para incluir avisos de risco de fractura.16
No entanto, vários estudos demonstraram uma associação entre o uso de PPI a longo prazo e o risco de fracturas, mas contêm numerosos factores de confusão. Factores de risco comuns de fracturas, tais como um estilo de vida sedentário e o uso concomitante de certos medicamentos (por exemplo, diuréticos tiazídicos, terapia de reposição hormonal, corticosteróides) são frequentemente observados em doentes que tomam PPI de forma rotineira.14 Além disso, os doentes que tomam doses elevadas de PPI estão em maior risco de fracturas do que os doentes que tomam doses OTC mais baixas.17 Finalmente, os pacientes que tomam PPIs durante longos períodos de tempo (>1 ano) têm maior probabilidade de sofrer uma fractura.18
Uma análise dos dados obtidos do Estudo Canadiano Multicêntrico sobre Osteoporose revelou que a utilização de PPIs estava associada a uma menor DMO, particularmente na anca e no colo do fémur, quando comparada com a utilização sem PPI.19 Contudo, a utilização de PPIs a longo prazo não estava associada a um declínio acelerado da DMO. Targownik et al relataram que os pacientes que utilizavam PPIs tinham uma DMO mais baixa; contudo, estes pacientes eram significativamente mais velhos (66,3 vs. 60,9 anos; P <,001) e tinham um índice de massa corporal médio (IMC) mais elevado (28.3 vs. 26,9; P <.001).19
Os dados permanecem relativamente inconclusivos e contraditórios no que diz respeito à magnitude do IPP e associação da fractura na ausência de factores de risco adicionais. De acordo com as directrizes do ACG de 2013, não existem provas suficientes que justifiquem testes de rotina de BMD, suplemento de cálcio, ou outras precauções de rotina devido à utilização de PPI.13 Em contraste, o Health Canada emitiu um alerta em Abril de 2013 declarando que os pacientes com factores de risco existentes para osteoporose devem ser monitorizados de perto e devem também receber terapia de PPI a curto prazo com a dose efectiva mais baixa.20 Isto é paralelo às recomendações actuais da FDA apesar da falta de recomendações do ACG.16 Se a suplementação de cálcio for indicada, a utilização de citrato de cálcio é o suplemento preferido de cálcio em pacientes que tomam PPI, uma vez que pode ser absorvido na ausência de um ambiente ácido.1
Absorção de Magnésio Diminuído (Hipomagnesemia): Em Março de 2011, a FDA lançou um aviso relativo aos baixos níveis séricos de magnésio associados à utilização a longo prazo de PPI.21 Uma análise dos relatórios do Sistema de Notificação de Eventos Adversos (AERS) da FDA afirma que aproximadamente 1% dos pacientes que sofreram um efeito adverso enquanto sobre um PPI sofreram hipomagnesemia.21 O mecanismo por detrás das alterações na absorção é desconhecido. Os sintomas de hipomagnesemia incluem convulsões, arritmias, hipotensão, e tetania. A hipomagnesemia é também potencialmente fatal.22 A hipomagnesemia relacionada com o uso de PPI crónico não foi abordada nas directrizes do ACG de 2013.13
Todos os PPI estão associados a uma diminuição da absorção de magnésio.21 A hipomagnesemia era mais comum em doentes mais velhos que tomavam PPI (idade média de 64,4 anos).21 O tempo médio para o início da hipomagnesemia foi de 5,5 anos após o início da terapia.21 Da mesma forma, uma revisão sistemática dos relatos de casos revelou que os doentes que apresentavam hipomagnesemia em associação com o uso de PPI também apresentavam outros distúrbios electrolíticos, especificamente hipocalcemia e hipocalcemia.23 A hipomagnesemia foi geralmente resolvida com a descontinuação do PPI e voltou a ocorrer pouco tempo depois de o PPI ter sido novamente contestado.24
O uso actual de medicamentos que também diminuem o magnésio aumenta o risco de hipomagnesemia significativa. Danziger et al relataram que os pacientes que tomam um PPI com diurético têm um risco quase 55% maior de hipomagnesemia do que os pacientes que tomam apenas um PPI.22
Uma comunicação da FDA sobre segurança dos medicamentos alerta para os riscos de hipomagnesemia e recomenda que os fornecedores monitorizem os níveis séricos de magnésio nos pacientes que tomam PPI.21 A FDA sugere que os fornecedores obtenham níveis séricos de magnésio antes do início da terapia e periodicamente depois para os pacientes que irão continuar o tratamento prolongado e para os pacientes que tomam medicamentos que também causam hipomagnesemia. Os pacientes que apresentam hipomagnesemia clinicamente significativa podem requerer a interrupção da terapia com PPI, substituição do magnésio por via oral ou IV, e tratamento com uma classe alternativa de fármacos para condições GI como uma H2RA.1
Infecções
Além da diminuição da absorção de magnésio e cálcio, os pacientes com PPI a longo prazo podem estar sujeitos a um risco acrescido de infecção. A hipótese para o mecanismo de acção é que as secreções de ácido gástrico actuam como um mecanismo de defesa contra bactérias entéricas, e o aumento do pH gástrico durante a utilização de PPI permite a colonização de micróbios oportunistas.1 As directrizes do ACG de 2013 alertaram para o risco de aumento de infecções de C difficile e pneumonia adquirida na comunidade (CAP).13
Clostridium difficile: Num estudo retrospectivo de 2005, os investigadores descobriram que os doentes que estavam a tomar PPI tinham uma razão de risco (HR) de 2,9 (95% CI, 2,4-3,4); ou seja os pacientes tinham um aumento de 2,9 vezes no risco de adquirir C difficile do que os pacientes que não tinham um PPI.25 Setenta e cinco por cento dos pacientes com casos notificados tinham mais de 65 anos de idade. Não só a utilização a longo prazo de PPIs causa um aumento da incidência de C difficile, mas os pacientes que receberam um PPI durante o tratamento de C difficile foram também 42% (95% CI, 1,11-1,82) mais propensos a ter uma infecção recorrente após a conclusão da terapia.25
Um estudo de Linsky et al. de 2010 analisou a associação da utilização de PPI e C difficile recorrente.26 Os autores determinaram se o paciente tinha ou não uma infecção com C difficile recorrente, 15 a 90 dias após a infecção inicial por C difficile, se o paciente recebeu um PPI nos 14 dias seguintes à infecção inicial por C difficile. O HR para os pacientes expostos a PPI durante o tratamento foi de 1,42 (95% CI, 1,11-1,82). Para pacientes com mais de 80 anos, o FC aumenta de 1,42 para 1,86 (95% CI, 1,15-3,01).26
Em 2012, a FDA emitiu uma declaração detalhando a relação entre a diarreia associada a C difficile (CDAD) com a utilização de um PPI.27 O alerta de segurança da FDA avisa os pacientes e os profissionais de saúde para considerarem a CDAD se um paciente tomar um PPI e experimentar uma diarreia persistente.27 A FDA recomenda também que os pacientes tomem a dose mais baixa durante o mais curto período de tempo para tratar a sua condição actual.27 As directrizes do ACG de 2013 recomendam o uso de PPI com precaução em pacientes com risco de infecções C difficile.13
P>Pneumonia Adquirida na Comunidade: Os doentes que tomam PPI podem estar potencialmente a correr um risco acrescido de PAC. Contudo, o grau de associação não é claro devido a dados contraditórios.28-30 As directrizes do ACG de 2013 afirmam que a utilização de PPI a curto prazo pode aumentar o risco de PAC, mas o risco não parece ser elevado na utilização a longo prazo.13
Um estudo de coorte de Jagar et al. de 2012 mostrou que os doentes com PPI eram 2,23 vezes (95% CI, 1,28-3,75) mais susceptíveis de desenvolver uma infecção por PAC em comparação com os doentes sem PPI.31 Infelizmente, a duração do tempo que os doentes foram prescritos não foi incluída na concepção do estudo.31 Numa meta-análise concluída em 2004, os investigadores descobriram que os doentes que estavam a tomar um agente supressor de ácido, quer um PPI quer um H2RA, tinham 4,5 (95% CI, 3,8-5,1) vezes mais probabilidade de desenvolverem pneumonia.30 A duração média de utilização de H2RAs foi de 2,8 meses; para PPIs a duração média foi de 5 meses.30
Conversamente, um estudo de 2008 conduzido por Sarkar et al mostrou que a utilização actual de PPI não estava associada a um risco acrescido de PAC (odds ratio 1,02, 95% CI 0,97-1,08).29 Contudo, o estudo observou um risco acrescido de adquirir uma infecção em doentes iniciados com PPI nos últimos 14 dias (OR ajustado 3,21, 95% CI 2,46-4,18).29
Os dados suportam um risco acrescido de infecções por pneumonia a curto prazo, mas são contraditórios em relação às consequências a longo prazo. Apesar dos dados contraditórios, este risco é importante a considerar, especialmente devido aos novos Centros de Medicare & regulamentos Medicaid (CMS) sobre readmissões hospitalares.32 Laheij et al determinaram que a taxa de incidência de pneumonia foi de 2,5 por 100 doentes-anos para doentes com PPIs.30 Com 65,7 milhões de prescrições apenas de omeprazol e um custo acrescido de $15.682 para os beneficiários de Medicare devido a hospitalizações por pneumonia, o risco de infecções associadas ao uso de PPI garante vigilância e medicina baseada em provas por parte do farmacêutico.33,34
Conclusão
PPIs são uma classe de medicamentos eficaz e segura. Oferecem alívio aos pacientes num sistema de saúde centrado no paciente. Infelizmente, estes agentes podem ter algumas consequências a longo prazo devido à sua utilização contínua, incluindo problemas de má absorção e aumento do risco de infecções. O farmacêutico pode ser um defensor do doente no sistema hospitalar ou na comunidade, compreendendo estes riscos e promovendo cuidados centrados no doente, dando poder a um doente bem informado nas decisões sobre cuidados de saúde.
1. Wolfe M. Overview and comparison of proton pump inhibitors for the treatment of acid related disorders. In: Basow DW, ed. UpToDate. Waltham, MA: UpToDate; 2013.
2. Classes terapêuticas de topo através de receitas médicas dispensadas (US). IMS Saúde. Actualizado em 22 de Março de 2013. www.imshealth.com/deployedfiles/imshealth/Global/Content/Corporate/Press%20Room/2012_U.S/Top_Therapeutic_Classes_Dispensed_Prescriptions_2012.pdf. Acedido a 4 de Novembro de 2013.
3. Classes terapêuticas de topo por receitas médicas não descontadas (EUA). IMS Saúde. Actualizado a 17 de Fevereiro de 2013. www.imshealth.com/deployedfiles/imshealth/Global/Content/Corporate/Press%20Room/2012_U.S/Top_Therapeutic_Classes_by_Non-Discounted_Spending.U.S.pdf. Acedido a 4 de Novembro de 2013.
4. Dexlansoprazole. Lexi-Comp Online. Hudson, OH: Lexi-Comp, Inc. http://online.lexi.com. Acesso 15 de Agosto de 2013.
5. Esomeprazole. Lexi-Comp Online. Hudson, OH: Lexi-Comp, Inc. http://online.lexi.com. Acesso 15 de Agosto de 2013.
6. Lansoprazole. Lexi-Comp Online. Hudson, OH: Lexi-Comp, Inc. http://online.lexi.com. Acesso 15 de Agosto de 2013.
7. Omeprazole. Lexi-Comp Online. Hudson, OH: Lexi-Comp, Inc. http://online.lexi.com. Acesso 15 de Agosto de 2013.
8. Pantoprazol. Lexi-Comp Online. Hudson, OH: Lexi-Comp, Inc. http://online.lexi.com. Acesso 15 de Agosto de 2013.
9. Rabeprazole. Lexi-Comp Online. Hudson, OH: Lexi-Comp, Inc. http://online.lexi.com. Acesso 15 de Agosto de 2013.
10. Prilosec OTC (omeprazole) informação. FDA. 21 de Setembro de 2010. www.fda.gov/AboutFDA/CentersOffices/OfficeofMedicalProductsandTobacco/CDER/ucm220944.htm. Acedido a 5 de Junho de 2013.
11. Novartis lança o Prevacid 24HR de venda livre para um verdadeiro alívio da azia frequente de 24 horas. Comunicados de imprensa da Novartis. 12 de Novembro de 2009. https://www.prevacid24hr.com/news-press-releases.html. Acedido a 5 de Junho de 2013.
12. Kahrilas PJ, Shaheen NJ, Vaezi MF, et al. American Gastroenterological Association Institute technical review on the management of gastroesophageal reflux disease. Gastroenterologia. 2008;135:1392-1413.
13. Katz P, Gerson L, Vela, M. Directrizes para o diagnóstico e gestão da doença do refluxo gastroesofágico. Am J Gastroenterol. 2013;108:308-328.
14. Khalili H, Huang ES, Jacobson BC, et al. Utilização de inibidores da bomba de protões e risco de fractura da anca em relação a factores dietéticos e de estilo de vida: um estudo de coorte prospectivo. BMJ. 2012;344:e372.
15. Flynn A. O papel do cálcio dietético na saúde óssea. Proc Nutr Soc. 2003;62:851-858.
16. Comunicação da FDA sobre segurança dos medicamentos: Possível aumento do risco de fracturas da anca, pulso e coluna vertebral com o uso de inibidores da bomba de protões. FDA. 28 de Março de 2011. www.fda.gov/drugs/drugsafety/postmarketdrugsafetyinformationforpatientsandproviders/ucm213206.htm. Acesso em 11 de Junho de 2013.
17. Yang YX, Lewis JD, Epstein S, Metz DC. Terapia de longo prazo com inibidores da bomba de protões e risco de fractura da anca. JAMA. 2006;296:2947-2953.
18. Targownik LE, Lix LM, Metge CJ, et al. Utilização de inibidores da bomba de protões e risco de fracturas relacionadas com osteoporose. CMAJ. 2008;179:319-326.
19. Targownik LE, Leslie WE, Davison KS, et al. The relationship between proton pump inhibitor use and longitudinal change in bone mineral density: a population-based study from the Canadian Multicentre Osteoporosis Study (CaMos). Am J Gastroenterol. 2012;107:1361-1369.
20. Inibidores da bomba de prótons: risco de fracturas ósseas. Saúde Canadá. 4 de Abril de 2013. http://healthycanadians.gc.ca/recall-alert-rappel-avis/hc-sc/2013/26523a-eng.php. Acesso a 27 de Agosto de 2013.
21. Comunicação da FDA sobre segurança dos medicamentos: Baixos níveis de magnésio podem ser associados à utilização a longo prazo de drogas inibidoras da bomba de protões (PPIs). FDA. 14 de Março de 2011. www.fda.gov/drugs/drugsafety/ucm245011.htm. Acedido a 11 de Junho de 2013.
22. Danziger J, William JH, Scott DJ, et al. O uso de inibidores de bomba de protões está associado a baixas concentrações de magnésio no soro. Kidney Int. 2013;83:692-699.
23. Luk CP, Parsons R, Lee YP, Hughes JD. Hipomagnesemia associada à bomba de prótons: o que é que os dados da FDA nos dizem? Ann Pharmacother. 2013;47:773-780.
24. Hess MW, Hoenderop JG, Bindels RJ, Drenth JP. Revisão sistemática: hipomagnesaemia induzida pela inibição da bomba de prótons. Aliment Pharmacol Ther. 2012;36:405-413.
25. Dial S, Delaney JA, Barkun AN, Suissa S. Utilização de agentes supressores de ácido gástrico e risco de doença associada a Clostridium difficile adquirida na comunidade. JAMA. 2005;294:2989-2995.
26. Linsky A, Gupta K, Lawler EV, et al. Inibidores da bomba de prótons e risco de infecção recorrente por Clostridium difficile. Arco Interno Med. 2010;170:772-778.
27. Inibidores da bomba de protões (PPIs) – comunicação de segurança de drogas: A diarreia associada ao Clostridium difficile (CDAD) pode ser associada a drogas ácidas estomacais. FDA. www.fda.gov/safety/medwatch/safetyinformation/safetyalertsforhumanmedicalproducts/ucm290838.htm. Acedido a 5 de Junho de 2013.
28. Gulmez SE, Holm A, Frederiksen H, et al. Utilização de inibidores da bomba de protões e o risco de pneumonia adquirida na comunidade: um estudo de caso-controlo de base populacional. Arch Intern Med. 2007;167:950-955.
29. Sarkar M, Hennessy S, Yang YX. Uso de inibidor de bomba de prótons e o risco de pneumonia adquirida na comunidade. Ann Intern Med. 2008;149:391-398.
30. Laheij RJ, Sturkenboom MC, Hassing RJ, et al. Risco de pneumonia adquirida na comunidade e uso de drogas supressoras de ácido gástrico. JAMA. 2004;292:1955-1960.
31. de Jager CP, Wever PC, Gemen EF, et al. A terapia com inibidores de bomba de prótons predispõe a pneumonia por Streptococcus pneumoniae adquirida na comunidade. Aliment Pharmacol Ther. 2012;36:941-949.
32. Rau J. Medicare para penalizar 2.217 hospitais por excesso de readmissões. Kaiser Health News. 13 de Agosto de 2012. www.kaiserhealthnews.org/Stories/2012/August/13/medicare-hospitals-readmissions-penalties.aspx. Acesso a 1 de Setembro de 2012.
33. Os 25 melhores medicamentos por prescrição dispensada (EUA). IMS Saúde. Actualizado em 22 de Março de 2013. www.imshealth.com/deployedfiles/imshealth/Global/Content/Corporate/Press%20Room/2012_U.S/Top_25_Medicines_Dispensed_Prescriptions_U.S.pdf. Acedido a 4 de Novembro de 2013.
34. Thomas CP, Ryan M, Chapman JD, et al. Incidência e custo da pneumonia nos beneficiários do Medicare. Tórax. 2012;142:973-981.
Para comentar este artigo, contactar [email protected].