La propagación de una infección dentro de una comunidad se describe como una «cadena», varios pasos interconectados que describen cómo se mueve un patógeno. El control de la infección y el rastreo de contactos tienen como objetivo romper la cadena, impidiendo que un patógeno se propague.
Las enfermedades infecciosas emergentes son aquellas cuya incidencia en el ser humano ha aumentado en las dos últimas décadas o suponen una amenaza de aumento en un futuro próximo. Estas enfermedades, que pueden propagarse rápidamente a través de las fronteras nacionales y de las comunidades, pueden poner a prueba la capacidad de los sistemas de salud pública para prevenir y controlar la propagación de la enfermedad, especialmente en países y regiones con recursos limitados.
La propagación de la infección puede describirse como una cadena con seis eslabones:
- Agente infeccioso (agente patógeno)
- Reservorio (la ubicación normal del agente patógeno)
- Portal de salida del reservorio
- Modo de transmisión
- Portal de entrada en un huésped
- Hospedador susceptible
- Portal de entrada en un huésped
- Portal de entrada en un huésped
- .
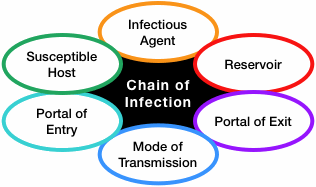
Las medidas de control de la infección están diseñadas para romper los eslabones y así evitar que un patógeno se propague.
Agentes infecciosos
Los agentes infecciosos (patógenos) incluyen no sólo bacterias sino también virus, hongos y parásitos. La virulencia de estos agentes patógenos depende de su número, su potencia, su capacidad para entrar y sobrevivir en el organismo y la susceptibilidad del huésped. Por ejemplo, el virus de la viruela es especialmente virulento e infecta a casi todas las personas expuestas. Por el contrario, el bacilo de la tuberculosis sólo infecta a un pequeño número de personas, normalmente personas con una función inmunitaria debilitada, o aquellas que están desnutridas y viven en condiciones de hacinamiento.
Los virus son parásitos intracelulares; es decir, sólo pueden reproducirse dentro de una célula viva. Algunos virus, como el VIH y la hepatitis B y C, tienen la capacidad de entrar y sobrevivir en el cuerpo durante años antes de que aparezcan los síntomas de la enfermedad. Otros virus, como el de la gripe y el COVID-19, anuncian rápidamente su presencia a través de síntomas característicos.
Reservorio
Un reservorio es cualquier persona, animal, artrópodo, planta, suelo o sustancia (o combinación de ellos) en el que un agente infeccioso vive y se multiplica normalmente. El agente infeccioso depende del reservorio para sobrevivir, donde puede reproducirse de tal manera que puede transmitirse a un huésped susceptible.
Los reservorios anímicos incluyen a las personas, los insectos, las aves y otros animales. Los reservorios inanimados incluyen el suelo, el agua, los alimentos, las heces, el líquido intravenoso y el equipo.
Portal de salida
El portal de salida es el medio por el que un patógeno sale de un reservorio. En el caso de un reservorio humano, el portal de salida puede incluir la sangre, las secreciones respiratorias y cualquier cosa que salga del tracto gastrointestinal o urinario.
Una vez que un patógeno ha salido del reservorio, necesita un modo de transmisión para transferirse a un huésped. Esto se consigue entrando en el huésped a través de un portal de entrada receptivo. La transmisión puede ser por contacto directo, contacto indirecto o a través del aire.
La transmisión de las infecciones respiratorias como el COVID-19 se produce principalmente a través de partículas fluidas cargadas de virus (es decir, gotas y aerosoles) que se forman en el tracto respiratorio de una persona infectada y se expulsan por la boca y la nariz al respirar, hablar, cantar, toser y estornudar. Los efectos competitivos de la inercia, la gravedad y la evaporación determinan el destino de estas gotas. Las gotas grandes se depositan más rápido de lo que se evaporan y contaminan las superficies circundantes. Las gotas más pequeñas se evaporan más rápido de lo que se asientan, formando núcleos de gotas que pueden permanecer en el aire durante horas (convirtiéndose en aerosoles) y pueden ser transportados a largas distancias (Mittal et al., 2020, 10 de julio).
La transmisión de COVID-19 de persona a persona se produce principalmente a través de tres vías: (1) partículas grandes que son expulsadas con suficiente impulso como para impactar directamente en la boca, la nariz o la conjuntiva de los receptores; (2) contacto físico con gotas depositadas en una superficie y posterior transferencia a la mucosa respiratoria del receptor; y (3) inhalación de núcleos de gotas aerosolizadas entregadas por las corrientes de aire ambiente. Las dos primeras vías asociadas a las gotas grandes se denominan vías de transmisión «por gotas» y «por contacto», mientras que la tercera se denomina transmisión «por aire» (Mittal et al, 2020, 10 de julio).

Esta fotografía capta un estornudo en curso, revelando el penacho de gotitas salivales a medida que son expulsadas en un gran conjunto en forma de cono desde la boca abierta de este hombre, ilustrando así de forma dramática la razón de cubrirse la boca al toser o estornudar, con el fin de proteger a otros de la exposición a los gérmenes. Fuente: James Gathany, CDC PHIL, 2009.
Transmisión por aire (aerosol)
Las escasas pruebas que describen la dinámica de transmisión del SARS-CoV-2 han llevado a cambiar las directrices de la OMS, los CDC y otras autoridades de salud pública. Las pruebas sugieren que otras enfermedades emergentes por coronavirus (por ejemplo, el SARS y el MERS) tienen un potencial de transmisión aérea además de la transmisión por contacto más directo y por gotas (Santarpia, et al., 2020, 29 de julio).
Los aerosoles son partículas pequeñas (≤5 μm) que pueden evaporarse rápidamente en el aire, dejando atrás núcleos de gotas que son lo suficientemente pequeños y ligeros como para permanecer suspendidos en el aire durante horas (Klompas et al., 2020). La transmisión por el aire puede producirse cuando los residuos de las gotitas evaporadas de una persona infectada permanecen en el aire el tiempo suficiente para transmitirse al tracto respiratorio de un huésped susceptible.
Hay cada vez más pruebas de que el coronavirus COVID-19 puede pasar de persona a persona a través del aire, especialmente en espacios cerrados y mal ventilados. Esto significa que un agente infeccioso puede seguir siendo infeccioso cuando está suspendido en el aire durante largas distancias y tiempo (OMS, 2020, 9 de junio).
Se sabe que la transmisión aérea del SARS-CoV-2 se produce durante procedimientos médicos que generan aerosoles. La comunidad científica ha estado debatiendo y evaluando activamente si el SARS-CoV-2 también puede propagarse a través de aerosoles en ausencia de procedimientos que generen aerosoles, especialmente en entornos interiores con poca ventilación (OMS, 2020, 9 de junio).
La comparación de la transmisión por aire (aerosoles) con la transmisión por gotas es una cuestión importante porque, si el COVID-19 se transmite fácilmente a través de partículas en el aire, entonces el distanciamiento, las mascarillas y los escudos pueden no ser suficientes para proteger a alguien de la exposición al virus.
Los investigadores han demostrado que al hablar y toser se produce una mezcla tanto de gotas como de aerosoles de diversos tamaños, que estas secreciones pueden viajar juntas hasta 27 pies, que es factible que el SARS-CoV-2 permanezca suspendido en el aire y sea viable durante horas, que el ARN del SARS-CoV-2 puede recuperarse de muestras de aire en los hospitales y que una mala ventilación prolonga el tiempo que los aerosoles permanecen en el aire (Klompas et al, 2020).
Durante el aislamiento inicial, de trece individuos del crucero Diamond Princess que tenían COVID-19, en el Centro Médico de la Universidad de Nebraska, los investigadores recogieron muestras de aire y de superficie para examinar la excreción viral de los individuos aislados. Detectaron contaminación viral entre todas las muestras, lo que respalda el uso de precauciones de aislamiento en el aire cuando se atiende a pacientes con COVID-19 (Santarpia, et al., 2020, 29 de julio).
Se esperaba la presencia de contaminación en artículos personales, en particular en aquellos artículos que son manipulados rutinariamente por los individuos en aislamiento, como los teléfonos móviles y los mandos a distancia, así como el equipo médico que está en contacto casi constante con el paciente. La observación de la replicación viral en el cultivo celular de algunas de las muestras confirma la naturaleza potencialmente infecciosa del virus recuperado (Santarpia, et al., 2020, 29 de julio).
Los investigadores observaron una variabilidad en el grado de contaminación ambiental de una habitación a otra y de un día a otro. Los pacientes con mayor agudeza de la enfermedad o niveles de atención pueden estar asociados a mayores niveles de contaminación ambiental. Sin embargo, no hubo una fuerte relación entre la contaminación ambiental y la temperatura corporal, lo que reafirma el hecho de que la diseminación del ARN viral no está necesariamente vinculada a los signos clínicos de la enfermedad (Santarpia, et al., 2020, 29 de julio).
Los pacientes más agudos fueron generalmente menos móviles, y la distribución de las muestras positivas sugirió una fuerte influencia del flujo de aire. Los objetos personales y de alto contacto no fueron universalmente positivos, sin embargo, se detectó ARN viral en el 100% de las muestras del suelo bajo la cama y en todos los alféizares de las ventanas, excepto en uno (que no fueron utilizados por el paciente) (Santarpia, et al., 2020, 29 de julio).
Los datos del estudio del UNMC indicaron una importante contaminación ambiental en las habitaciones donde se alojaban y cuidaban los pacientes infectados por el SARS-CoV-2, independientemente del grado de los síntomas o la agudeza de la enfermedad. La contaminación existía en todos los tipos de muestras: muestras de aire de alto y bajo volumen, así como muestras de superficie que incluían artículos personales, superficies de la habitación y aseos. Las muestras de los inodoros de los pacientes que dieron positivo para el ARN viral son consistentes con otros informes de diseminación viral en las heces (Santarpia, et al., 2020, 29 de julio).
El transporte de los núcleos de las gotas a grandes distancias está impulsado principalmente por los flujos de aire ambiental, y los entornos interiores como los hogares, las oficinas, los centros comerciales, los aviones y los vehículos de transporte público plantean un desafío particular para la transmisión de la enfermedad. La importancia de la ventilación en el control de la transmisión aérea de infecciones es bien conocida. Los espacios interiores pueden tener flujos extremadamente complejos, debido a los sistemas de ventilación y a otros factores que influyen en ellos (Mittal et al., 2020, 10 de julio).
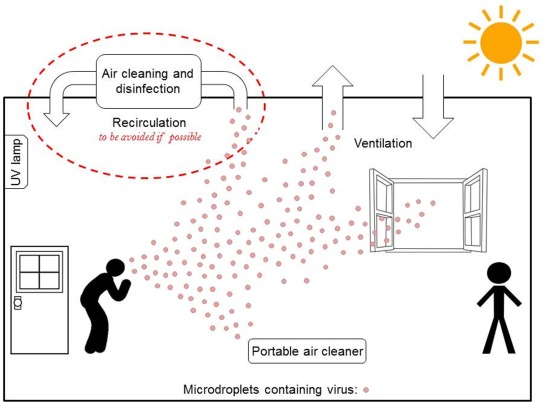
Control de los niveles de ingeniería para reducir los riesgos ambientales de transmisión por el aire. Fuente: Environmental International Volumen 142. CC BY-NC-ND 4.0.
Contacto indirecto
El contacto indirecto incluye tanto el contacto vehicular como el vectorial. Un vehículo es un intermediario inanimado, un intermediario entre el portal de salida del reservorio y el portal de entrada al huésped. Los objetos inanimados, como los utensilios de cocina o de comer, los pañuelos y las toallitas, la ropa sucia, los pomos y las manillas de las puertas y los instrumentos y vendajes quirúrgicos, son vehículos comunes que pueden transmitir la infección. La sangre, el suero, el plasma, el agua, los alimentos y la leche también sirven como vehículos. Por ejemplo, los alimentos pueden contaminarse con E. coli si los manipuladores de alimentos no practican las técnicas adecuadas de lavado de manos después de ir al baño. Si los alimentos son ingeridos por un huésped susceptible, como un niño pequeño o una persona con VIH/SIDA, la infección resultante puede ser mortal.
El contacto por vector es la transmisión por un intermediario animado, un animal, insecto o parásito que transporta el patógeno del reservorio al huésped. La transmisión tiene lugar cuando el vector inyecta líquido salival al picar al huésped, o deposita heces o huevos en una fisura de la piel. Los mosquitos son vectores de la malaria y del virus del Nilo Occidental. Los roedores pueden ser vectores del hantavirus.
Portal de entrada
Los agentes infecciosos entran en el cuerpo a través de varios portales de entrada, incluyendo las membranas mucosas, la piel no intacta y los tractos respiratorio, gastrointestinal y genitourinario. Los patógenos a menudo entran en el cuerpo del huésped a través de la misma ruta por la que salieron del reservorio, por ejemplo, los patógenos transportados por el aire del estornudo de una persona pueden entrar a través de la nariz de otra.
Hospedador susceptible
El último eslabón de la cadena de infección es un huésped susceptible, alguien en riesgo de infección. La infección no se produce automáticamente cuando el patógeno entra en el cuerpo de una persona cuyo sistema inmunitario funciona normalmente. Sin embargo, cuando un patógeno virulento entra en una persona inmunodeprimida, generalmente se produce la infección.
El hecho de que la exposición a un patógeno provoque una infección depende de varios factores relacionados con la persona expuesta (el huésped), el patógeno (el agente) y el entorno. Los factores del huésped que influyen en el resultado de una exposición incluyen la presencia o ausencia de barreras naturales, el estado funcional del sistema inmunitario y la presencia o ausencia de un dispositivo invasivo.
Cómo se propaga el COVID-19
Desde el comienzo de la epidemia de COVID-19, se sabía que el virus se propaga a través de las gotitas respiratorias (agente infeccioso). En un teleinforme de los CDC del 14 de febrero, Messonnier de los CDC dijo: «Basándonos en lo que ahora se sabe sobre el COVID-19, creemos que este virus se propaga principalmente de persona (reservorio) a persona entre contactos cercanos (definidos como unos dos metros) a través de las gotitas respiratorias producidas cuando una persona infectada tose o estornuda.» Esto es similar a la forma en que se propagan la gripe y otros patógenos respiratorios. Estas gotitas pueden caer en la boca o en la nariz de las personas (huésped susceptible) que están cerca o posiblemente ser inhaladas hacia los pulmones (portal de entrada).
Lo que no se sabía inicialmente es que las personas asintomáticas pueden actuar como reservorio del virus, infectando así a otros. Aquellos que desarrollan síntomas parecen estar «eliminando una cantidad significativa de virus en su compartimento orofaríngeo» hasta 48 horas antes de desarrollar los síntomas. «Esto ayuda a explicar la rapidez con la que este virus sigue propagándose por el país, porque tenemos transmisores asintomáticos y tenemos individuos que están transmitiendo 48 horas antes de que se vuelvan sintomáticos», dijo el director de los CDC, Robert Redfield.
Un informe científico del 9 de julio de 2020 de la Organización Mundial de la Salud titulado Transmisión del SARS-CoV-2: Implicaciones para las precauciones de prevención de la infección, indica que partículas infecciosas mucho más pequeñas que las gotas pueden llegar a ser aerotransportadas y permanecer suspendidas en el aire durante largos períodos de tiempo. Estas partículas denominadas aerosoles parecen ser capaces de infectar a las personas que las inhalan. La OMS informa de que los brotes relacionados con actividades en espacios cerrados y concurridos «sugieren la posibilidad de una transmisión por aerosol combinada con la transmisión por gotas» durante actividades como la práctica del coro, comer en restaurantes y hacer ejercicio en gimnasios.
Viabilidad en superficies
La contaminación de superficies secas puede servir como vía de transmisión de los coronavirus. Algunos estudios han informado de que los coronavirus pueden sobrevivir en metales, vidrio, plástico ,y fibras hasta 9 días. El COVID-19 puede vivir en el aire y en superficies entre varias horas y varios días. El 2019-nCoV es viable hasta 72 horas en plásticos, 48 horas en acero inoxidable y 24 horas en cartón. Las superficies de cobre tienden a matar el virus en unas 4 horas (van Doremalen et al., 2020).
Las investigaciones revelaron además que el virus podía sobrevivir en gotitas hasta 3 horas después de ser expulsado al aire. Además, los gobiernos de todo el mundo están poniendo en cuarentena los billetes de banco, ya que la pandemia de coronavirus pone de relieve las propiedades de propagación de gérmenes del dinero «real». Estados Unidos, Corea del Sur y China están tomando medidas ante la preocupación de que la enfermedad pueda propagarse a través del papel moneda y las monedas (van Doremalen et al., 2020).