Lupus eritematoso (LE) com envolvimento cutâneo predominante compreende LE cutâneo crónico (CCLE) e LE cutâneo subagudo (SCLE). O primeiro inclui o chamado CCLE discóide (1), que é a forma mais comum, envolvendo mais frequentemente o rosto, e caracterizado por manchas vermelhas escamosas bem definidas, cicatrizando com atrofia, cicatrizes e alterações pigmentares (1). Subgrupos mais incomuns de CCLE são o lupus tumidus (2, 3) e a paniculite lupus (4, 5). A CCLE apresenta-se tipicamente com erupções anulares ou papulosas não cicatriciais na pele exposta ao sol (6, 7), embora tenham sido descritas várias variantes invulgares (8-11). O presente relatório descreve os resultados clínicos e o curso, bem como as características histopatológicas, imunofluorescência e laboratoriais de 4 doentes com LEC cutânea limitada à face central que imita a rosácea. A rosácea é caracterizada por eritema e telangiectasia e é pontuada por episódios de inflamação que se manifestam como pápulas, pústulas e inchaço (12).
RELATÓRIOS DA CAIXA
Os 4 doentes com leucemia cutânea semelhante à rosácea eram 3 mulheres e 1 homem (relação F/M 3:1), com uma idade média no início da doença de 54 anos (variação 41-69). A duração média da doença foi de 13 meses (variação 6-24). À admissão no nosso hospital, todos os 4 pacientes apresentavam eritema localizado na face central e que estava associado a algumas pápulas eritematosas ou eritematosas-violáceas redondas e lisas que variavam entre 2 a 3 mm de diâmetro sobre as áreas malares e testa (Fig. 1a); as lesões cutâneas eram acompanhadas de ardor intenso e, ocasionalmente, de prurido ligeiro a moderado. Em todos os 4 casos, o início do quadro cutâneo acima tinha sido repentino, e os pacientes tinham notado um agravamento da erupção cutânea após a exposição solar. Antes da nossa observação, todos os 4 doentes tinham recebido tratamentos para a rosácea noutras instituições, incluindo tetraciclinas, azitromicina ou metronidazol oralmente, em combinação com metronidazol tópico, sem qualquer benefício. Os doentes não foram tratados para outras doenças concomitantes. Após o diagnóstico de LE, avaliamos os pacientes quanto a sintomas e sinais sistémicos associados à LE, que faltavam nos 4 casos; além disso, nenhum deles preenchia os critérios do American College of Rheumatology para o diagnóstico de LE sistémica (LES) (13). A possível associação com a síndrome de Sjögren ou outras doenças auto-imunes foi excluída. Os 4 doentes foram tratados com hidroxicloroquina oral 400 mg/dia, o que induziu uma limpeza completa das lesões cutâneas (Fig. 1b) com um tempo médio de resolução de 7 semanas (intervalo de 5-8 semanas). A hidroxicloroquina foi descontinuada 1 mês após a resolução completa. Os pacientes foram avisados contra a exposição à luz solar e foram aconselhados a aplicar protectores solares de bloco total sob luz solar intensa. Actualmente, todos os pacientes estão vivos e livres de doenças, com um tempo médio de seguimento de 4 anos (intervalo 2-7 anos), sem recaídas nem evolução para LES.
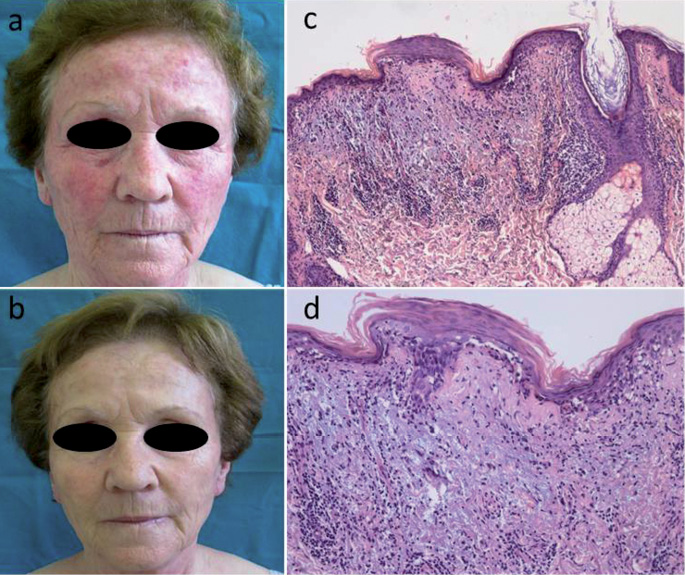
Fig. 1. (a) Vermelhidão com pequenas pápulas eritematosas envolvendo a face central no paciente 1. (b) Resolução completa após terapia com hidroxicloroquina. (c) Histologia mostrando um padrão de dermatite de interface líquenóide (hematoxilina e eosina (H&E) mancha; ampliação original, × 100). (d) Vista de média potência demonstrando a degeneração hidrópica da camada de células basais epidérmicas; na derme, é evidente um infiltrado inflamatório misto associado à deposição de mucina (H&E mancha; ampliação original, × 200).
A taxa de sedimentação de eritrócitos foi moderadamente elevada em apenas um paciente (caso 3) no início da doença (53 mm na primeira hora; normal < 20), e voltou ao normal após a resolução. Anticorpos antinucleares (ANA) estavam presentes, até 1/640 com um fino padrão salpicado, em todos os 4 casos. Anticorpos anti-Ro/SSA também foram encontrados em todos os 4 doentes. Todos os outros parâmetros imunológicos avaliados, nomeadamente os anticorpos anti-ADN trançados, eram normais ou negativos. Os anticorpos Anti-Ro/SSA, reavaliados em remissão clínica na altura da redacção deste artigo, permaneceram positivos nos 4 doentes.
Os 4 doentes demonstraram alterações histológicas semelhantes em amostras de biopsia retiradas de lesões papulares faciais rodeadas por eritema. Estas alterações incluem atrofia epidérmica, degeneração hidrópica da camada epidérmica de células basais, e um infiltrado linfocítico perivascular e periappendageal superficial (Fig. 1c). Foi observada uma deposição dérmica abundante de mucina (Fig. 1d).
Em todos os 4 pacientes, a imunofluorescência directa realizada em amostras de biópsia retiradas de pele lesional revelou depósitos granulares de imunoglobulina (Ig)M e IgG (caso 3) ou IgM apenas (casos restantes) na junção dermoepidérmica; a deposição granular dermoepidérmica do componente C3 do complemento também foi demonstrada em 2 pacientes (casos 1 e 4).
DISCUSSÃO
Embora uma erupção eritematosa envolvendo o rosto com exposição solar como evento desencadeante seja um achado cutâneo clássico dentro do espectro do LE, a apresentação nos nossos 4 casos é única na medida em que se assemelhava à rosácea da acne (12). No entanto, a ausência de pústulas, telangiectasias, ruborizações e sinais oculares, para além da falta de resposta às terapias clássicas para a rosácea, levou-nos a testar os doentes para detecção de ANA e outros auto-anticorpos, permitindo-nos diagnosticar LE. Os 4 doentes responderam dramaticamente à hidroxicloroquina e não houve recidivas nem evolução para LES após um seguimento médio de 4 anos. A resposta muito rápida aos antimaláricos pode ser explicada pelo facto de lesões cutâneas mais superficiais de LE, incluindo eritema e pápulas, como nos nossos doentes, responderem geralmente mais rapidamente do que as lesões escamosas, atróficas e cicatrizes. A ausência de recorrência após a retirada do tratamento pode ser devida à natureza menos agressiva desta apresentação atípica de LE cutânea. Os anticorpos anti-Ro/SSA, que estão intimamente relacionados com a fotossensibilidade, são possivelmente a marca de laboratório para esta apresentação, tal como para a LECS (7). No entanto, era pouco provável que os nossos doentes tivessem LECS devido à ausência de lesões anulares ou psoriasiformes típicas. Embora o lúpus discóide clássico fosse facilmente governado com base em critérios clinicopatológicos, a variante tumidus também deve ser considerada. No entanto, as lesões cutâneas típicas no LE tumidus são placas eritematosas, tipo urticária, não cicatrizantes, e a sua histologia carece de alterações da dermatite de interface, tal como se verifica nos nossos casos e mostra tipicamente um infiltrado dérmico (3, 14). Os fortes depósitos de mucina encontrados nos nossos casos podem sugerir mucinose eritematosa reticular (REM) (15). Com base na sua possível associação com doenças auto-imunes, nomeadamente LE, a fotossensibilidade comumente observada, a deposição de IgM na junção dermoepidérmica encontrada em alguns doentes com REM e a boa resposta aos antimaláricos, foi classificada entre as lesões cutâneas específicas de LE (14). Contudo, à semelhança do lúpus tumidus, a REM é considerada como um exemplo de LE cutâneo dérmico e os anticorpos anti-Ro/SSA são geralmente inexistentes neste subconjunto (15).
Os autores declaram não haver conflitos de interesse.