Introduzione
All’inizio del secolo scorso, il ruolo principale del cardiologo era nell’arte della diagnosi e del trattamento delle cardiopatie valvolari e congenite e dello scompenso cardiaco. Questo si è trasformato circa 50 anni fa con la scoperta dei potenziali benefici del massaggio cardiaco chiuso e della defibrillazione nella gestione dell’infarto miocardico acuto (MI). Infatti, il conseguente sviluppo dell’unità di cura coronarica (CCU) per consentire il monitoraggio e il trattamento rapido delle aritmie potenzialmente letali nel MI acuto è considerato da molti come una delle più grandi innovazioni in cardiologia.1 Successivamente, l’entusiasmante progresso tecnologico nel trattamento invasivo della malattia coronarica ha portato l’attenzione dei cardiologi a concentrarsi principalmente su questo campo, e in particolare sulla rivascolarizzazione. Dalla sua fondazione, i dati demografici dei pazienti ricoverati in CCU sono cambiati in modo significativo, con una riduzione dell’incidenza di MI con sopraslivellamento del tratto ST, un aumento dell’incidenza di MI senza sopraslivellamento del tratto ST e un numero maggiore di pazienti che presentano instabilità emodinamica legata ad altre condizioni cardiovascolari. Inoltre, la popolazione dei pazienti è sempre più anziana e con maggiori comorbilità.2, 3 Con questi cambiamenti è evidente che anche i ruoli dell’unità di terapia intensiva e del cardiologo responsabile della gestione del paziente cardiaco acutamente malato devono cambiare.
Il volto mutevole dell’unità di cura coronarica
La storia dell’unità di terapia intensiva era stata precedentemente descritta in quattro fasi, principalmente legate alla gestione dei pazienti con coronaropatia. Negli ultimi anni, sono aumentati i ricoveri di pazienti altamente complessi con MI complicato, insufficienza cardiaca acuta scompensata e shock cardiogeno, grave malattia valvolare acuta, aritmie prolungate, complicazioni iatrogene delle procedure cardiovascolari e cardiopatie congenite dell’adulto. Inoltre, l’aspettativa di vita prolungata e l’aumento delle comorbilità hanno aumentato le sfide della gestione di questa popolazione di pazienti.2 Così, è stata proposta una fase aggiuntiva nella CCU – la fase di assistenza critica (Tabella 1) – e la CCU è stata rinominata unità di assistenza cardiaca.3, 4
Tabella 1. Fasi nella storia dell’unità di cura coronarica.
| Anni | Fase | ||||
| 1912 | Osservazione clinica | La classica descrizione di Herrick dell’IMA pubblicata | |||
| Cuore infartuato considerato un organo ferito | |||||
| Trattamento principale riposo | |||||
| In-mortalità ospedaliera 30% | |||||
| 1961 | Unità di cura coronarica | La prima descrizione di Julian dell’unità di cura coronarica | |||
| Aree dedicate con monitoraggio ECG continuo, defibrillatori e personale addestrato alla rianimazione | |||||
| Ha ridotto la mortalità in ospedale | |||||
| 1970-80s | Tecnologia | Cateterismo dell’arteria polmonare | |||
| Angiografia coronarica | |||||
| Beta-blocco | |||||
| Thrombolysis | |||||
| Primary PCI | |||||
| 1980s-anni ’90 | Basato sull’evidenza | Test randomizzati come base per il trattamento | |||
| Linee guida di società nazionali/internazionali | |||||
| 2003- | Cura critica | Formazione dell’ESC WG ACC | |||
| Riconoscimento del requisito di conoscenze validate in terapia intensiva, abilità e comportamenti per i cardiologi (CoBaTrICE) | |||||
| Sottospecializzazione in cure cardiache acute |
AMI, infarto miocardico acuto; CoBaTrICE, Competency Based Training programme for Training in Intensive Care Medicine for Europe and other world regions; ECG, elettrocardiogramma; ESC WG ACC, European Society of Cardiology Working Group on Acute Cardiac Care; PCI, percutaneous coronary intervention.
La diversità delle strutture sanitarie e la diversa nomenclatura utilizzata in tutta Europa può portare a confusione quando si definisce/descrive la CCU. Ciò è ulteriormente aggravato dalla base di conoscenza sempre più sovrapposta richiesta dal cardiologo responsabile della CCU e dall’intensivista responsabile dell’unità di terapia intensiva medica (Figura 1), insieme alla patologia vista all’ammissione.2, 4, 5 Probabilmente la cosa più utile è mettere il paziente al centro della definizione, specificando il livello e il tipo di assistenza/supporto organizzativo richiesto, piuttosto che il tipo/nome dell’unità.6 Il vantaggio principale rispetto alle definizioni geografiche più tradizionali (unità di terapia intensiva/unità di cura cardiaca/unità ad alta dipendenza/unità di terapia intensiva cardiaca) è che viene evidenziata la necessità di cure specialistiche.6 Da notare che mentre la maggior parte delle unità di terapia intensiva è diretta da medici formati in medicina critica e che sono quindi in grado di fornire ai loro pazienti un’assistenza critica di alta qualità basata sull’evidenza, in generale questo non è il caso della CCU.2 Qui, molti cardiologi credono erroneamente che la loro formazione in cardiologia generale affronti adeguatamente le competenze necessarie per gestire i pazienti cardiovascolari critici.3, 7, 8
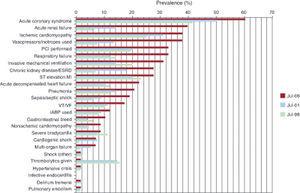
Figura 1. Snapshot of medical comorbidities and therapeutic trends (Duke University Hospital Coronary Care Unit July 1996, July 2001, and July 2006).ESRD, end-stage renal disease; IABP, intra-aortic balloon pump; MI, myocardial infarction; PCI, percutaneous coronary intervention; VF, ventricular fibrillation; VT, ventricular tachycardia. Riprodotto da Katz et al., 2 con autorizzazione.
Con l’aumento dell’evidenza che sia l’unità di terapia intensiva che la mortalità in ospedale sono ridotte da clinici specificamente formati in terapia intensiva,2, 9, 10, 11, 12 se i cardiologi devono continuare a gestire in modo ottimale la CCU c’è chiaramente la necessità di una formazione in terapia intensiva per questi specialisti. Inoltre, la dimostrazione che gli intensivisti migliorano l’utilizzo delle risorse in terapia intensiva ha portato a chiedere in alcuni paesi che tutte le unità di terapia intensiva siano gestite esclusivamente da intensivisti dedicati.2 Con un’alta incidenza di malattie cardiovascolari in terapia intensiva generale ( > 11%-29%),5, 13 e la crescente gamma e numero di indagini e interventi immediatamente rilevanti potenzialmente intrapresi dal cardiologo, le ragioni per formare i cardiologi in medicina intensiva sono sempre più convincenti. Esiste, naturalmente, un requisito parallelo per garantire che gli intensivisti siano adeguatamente formati in cardiologia, in particolare visti i rapidi progressi recenti nel trattamento dell’insufficienza cardiaca e degli interventi percutanei.
Il cardiologo dell’unità di cura coronarica
L’esteso set di competenze richieste per gestire la moderna unità di cura intensiva ha portato allo sviluppo della sottospecialità di cura cardiaca acuta, insieme a un relativo programma di studi e curriculum.8 Questo mira a definire le conoscenze, le abilità e gli attributi necessari per gestire il paziente cardiaco acutamente malato durante l’intero percorso del paziente, indipendentemente dall’impostazione. Oltre a ottenere le competenze cardiologiche chiave, i cardiologi devono anche sviluppare le competenze pertinenti richieste per la medicina intensiva, come indicato dalla collaborazione della Società europea di medicina intensiva, il programma di formazione basato sulle competenze per la medicina intensiva per l’Europa e altre regioni del mondo (ESICM, CoBaTrICE).14 Questo curriculum di cura cardiaca acuta va quindi ben oltre l’ambito del curriculum di cardiologia generale, riconoscendo gli sviluppi della medicina intensiva e della cardiologia acuta che si sono verificati negli ultimi anni e la necessità di un approccio multi-sistema al paziente gravemente malato. Ciò richiede chiaramente una formazione aggiuntiva nell’ambito dell’unità di terapia intensiva generale e cardiovascolare e impone una stretta collaborazione tra cardiologi e intensivisti. Allo stesso modo, l’American Board of Internal Medicine ha proposto dei requisiti per la certificazione Advanced Critical Care per coloro che hanno una formazione in cardiologia, al fine di affrontare questa necessità.2, 15, 16
È sempre più probabile che alcuni cardiologi possano desiderare di formarsi completamente come intensivisti come parte di un programma di formazione complementare/duale. Il crescente riconoscimento da parte delle società (sia cardiologiche che di terapia intensiva) del fatto che la cardiologia è effettivamente una specialità di base appropriata per la formazione in terapia intensiva è da accogliere con favore.2, 15, 17 Anche se questo aumenterà significativamente la durata della formazione, la presenza di tali cardiologi-intensivisti aumenterà probabilmente la collaborazione interspecialistica, a beneficio di una serie di aree tra cui la formazione, l’istruzione, la cura diretta del paziente e la ricerca sulla fisiopatologia e la gestione del paziente cardiovascolare gravemente malato. La disponibilità di cardiologi adeguatamente formati in questo campo dovrebbe portare a un dialogo maggiore e migliore tra tutte le specialità rilevanti, estendere la disponibilità e la visibilità delle competenze rilevanti del cardiologo, e quindi migliorare la gestione di questa popolazione di pazienti gravemente malati.
Conclusioni
La CCU è cambiata radicalmente dalla sua nascita iniziale, e con essa è cambiato il set di competenze richieste al cardiologo della CCU. Non è più accettabile dare per scontato che tutti i cardiologi siano addestrati in cure cardiache acute e possano gestire il paziente cardiaco gravemente malato. L’applicazione di una medicina di alta qualità, appropriata e basata sull’evidenza a questi pazienti cardiaci complessi e ad alto rischio richiede una formazione formale in questo campo e una collaborazione continua tra cardiologia e medicina intensiva.
Conflitti di interesse
Nessuno dichiarato.