Il prednisolone orale è efficace quanto l’indometacina per alleviare il dolore nella gotta acuta e dovrebbe essere considerato un’opzione di trattamento di prima linea, secondo un rapporto pubblicato online il 22 febbraio in Annals of Internal Medicine.
La colchicina e i farmaci antinfiammatori non steroidei sono stati considerati il trattamento di prima linea per la gotta acuta per molti anni. “Tuttavia, il loro uso è limitato negli adulti anziani e nei pazienti con condizioni comorbide (come l’insufficienza renale o la malattia gastrointestinale) a causa dei loro potenziali effetti avversi e delle interazioni farmacologiche”, ha detto il dottor Timothy Hudson Rainer dell’unità accademica di medicina d’urgenza dell’Università di Cardiff (Galles) e i suoi collaboratori.
 ©ThamKC/Thinkstock
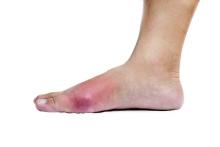
©ThamKC/Thinkstock Hanno eseguito uno studio randomizzato in doppio cieco, confrontando l’indometacina orale contro il prednisolone orale in 416 pazienti che si sono presentati durante un periodo di 2 anni ai dipartimenti di emergenza di quattro ospedali di Hong Kong, dove la gotta acuta viene in genere trattata al pronto soccorso. Coloro che sono stati randomizzati all’indometacina hanno ricevuto inizialmente 50 mg (due compresse da 25 mg) del farmaco tre volte al giorno e sei compresse di prednisolone orale placebo una volta al giorno per 2 giorni, seguiti da 25 mg di indometacina tre volte al giorno e sei compresse di prednisolone placebo una volta al giorno per 3 giorni. I pazienti trattati con prednisolone hanno ricevuto inizialmente 30 mg (tre compresse da 10 mg) del farmaco una volta al giorno e due compresse di indometacina placebo tre volte al giorno per 2 giorni, seguiti da 30 mg (tre compresse da 10 mg) di prednisolone una volta al giorno e una compressa di indometacina placebo tre volte al giorno per 3 giorni. Tutti i pazienti hanno ricevuto 1 g di paracetamolo orale da assumere ogni 6 ore secondo necessità. L’età media dei pazienti era di 65 anni e la maggior parte (74%) dei partecipanti allo studio aveva una storia di gotta ricorrente. I pazienti sono stati seguiti per 2 settimane.
I punteggi su diverse misure di dolore articolare, arrossamento e tenerezza erano equivalenti tra i due gruppi di trattamento per tutto il periodo dello studio. Durante un periodo di 2 ore al dipartimento di emergenza, i punteggi del dolore su scala analogica visiva (VAS) di 100 mm a riposo sono diminuiti di 6,54 mm/ora con l’indometacina e di 5,05 mm/ora con il prednisolone, e con l’attività, i cali sono stati rispettivamente di 11,69 mm/ora e 11,38 mm/ora. I punteggi VAS sono diminuiti durante i giorni 1-14 del trattamento di quantità medie simili sia a riposo (1,80 mm/giorno per l’indometacina e 1,68 mm/giorno per il prednisolone) che con l’attività (2,96 mm/giorno contro 3,19 mm/giorno, rispettivamente). Tutti i miglioramenti del punteggio del dolore VAS, tranne quello a riposo in ED, hanno superato i 13 mm, soddisfacendo la definizione di miglioramento clinicamente significativo. Il numero di pazienti che hanno mostrato diminuzioni clinicamente significative nei punteggi del dolore era anche equivalente tra i due gruppi sia nell’analisi intention-to-treat che in quella per-protocollo, hanno detto i ricercatori (Ann Intern Med. 2016 Feb 23. doi: 10.7326/M14-2070).
Entrambi i gruppi hanno anche mostrato risposte simili negli endpoint secondari di miglioramento del rossore e della tenerezza delle articolazioni interessate, necessità di ulteriore paracetamolo e soddisfazione del paziente con l’analgesia.
Non ci sono stati eventi avversi gravi, ma sette pazienti nel gruppo indometacina e uno nel gruppo prednisolone hanno interrotto il trattamento a causa di segni o sintomi avversi. Questo includeva dolore addominale, vertigini e letargia tra i pazienti che prendevano l’indometacina e una lieve iperkaliemia nel paziente che prendeva il prednisolone. Il tasso di eventi avversi minori era significativamente più alto con l’indometacina (19%) che con il prednisolone (6%).
“Il nostro studio fornisce una solida prova che i corticosteroidi orali sono efficaci nel trattamento del dolore e accettabili per i pazienti quanto i FANS”, hanno notato il dottor Rainer e i suoi collaboratori.
Questa sperimentazione è stata sostenuta dal comitato per la ricerca sulla salute e i servizi sanitari del governo di Hong Kong. Il Dr. Rainer e i suoi collaboratori hanno riferito di non avere informazioni finanziarie rilevanti.