Les viscères pelviens (vessie, rectum, organes génitaux pelviens et partie terminale de l’urètre) résident dans la cavité pelvienne (ou le vrai bassin). Cette cavité est située dans la partie inférieure du bassin, sous le rebord pelvien.
Un certain nombre de muscles contribuent à constituer les parois de la cavité – les parois latérales comprennent l’obturateur interne et le muscle piriforme, ce dernier formant également la paroi postérieure
Dans cet article, nous allons nous intéresser à l’anatomie des muscles qui constituent la paroi inférieure de la cavité ; les muscles du plancher pelvien. Le plancher pelvien est également connu sous le nom de diaphragme pelvien.
Nous nous intéresserons aux rôles individuels de ces muscles, à leur innervation et à leur apport sanguin, ainsi qu’aux éventuelles corrélations cliniques.
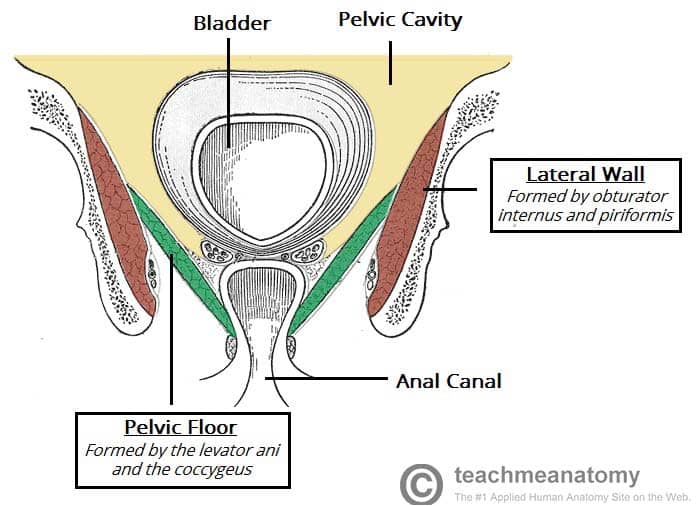 Fig 1 – Vue d’ensemble de la cavité pelvienne et de ses parois. Notez la forme en entonnoir du plancher pelvien.
Fig 1 – Vue d’ensemble de la cavité pelvienne et de ses parois. Notez la forme en entonnoir du plancher pelvien.Note – certains textes considèrent que le plancher pelvien inclut la membrane périnéale et la poche périnéale profonde. Nous les avons considérés comme des structures distinctes et séparées.
Structure du plancher pelvien
Le plancher pelvien est une structure en forme d’entonnoir. Il s’attache aux parois du petit bassin, séparant la cavité pelvienne du périnée au niveau inférieur (région qui comprend les organes génitaux et l’anus).
Pour permettre la miction et la défécation, le plancher pelvien présente quelques lacunes. Deux » trous » ont une importance :
- Hiatus urogénital – écart situé antérieurement, qui permet le passage de l’urètre (et du vagin chez les femmes).
- Hiatus rectal – écart situé au centre, qui permet le passage du canal anal.
Entre le hiatus urogénital et le canal anal se trouve un nœud fibreux appelé corps périnéal, qui relie le plancher pelvien au périnée (décrit plus en détail ici).
Fonctions
En tant que plancher de la cavité pelvienne, ces muscles ont des rôles importants à jouer dans le bon fonctionnement des viscères pelviens et abdominaux.
Les rôles des muscles du plancher pelvien sont :
- Le soutien des viscères abdominopelviens (vessie, intestins, utérus, etc.) par leur contraction tonique.
- Résistance aux augmentations de la pression intra-pelvienne/abdominale lors d’activités telles que la toux ou le soulèvement d’objets lourds.
- Continence urinaire et fécale.Les fibres musculaires ont une action sphinctérienne sur le rectum et l’urètre. Elles se détendent pour permettre la miction et la défécation.
Muscles
Lorsque l’on apprend à connaître les muscles du plancher pelvien, il est important de garder à l’esprit sa structure en forme d’entonnoir. Il existe trois composants principaux du plancher pelvien :
- Muscles du releveur de l’anus (composant le plus important).
- Muscle coccygien.
- Revêtements fascias des muscles.
Nous allons maintenant considérer chacun de ces composants plus en détail.
Muscles du levator ani
Innervés par la branche antérieure de S4 et des branches du nerf pudendal (racines S2, S3 et S4).
Le levator ani est une large nappe de muscles. Il est composé de trois muscles distincts appariés ; le pubococcygeus, le puborectalis et l’iliococcygeus.
Ces muscles ont des attaches sur le bassin comme suit :
- Antérieur – corps pubiens des os pelviens.
- Latéralement – fascia épaissi du muscle obturateur interne, connu sous le nom d’arc tendineux.
- Postérieurement – les épines ischiatiques des os du bassin.
Puborectalis
Le muscle puborectalis est une fronde en forme de U, s’étendant des corps des os pubiens, passant le hiatus urogénital, autour du canal anal. Sa contraction tonique courbe le canal vers l’avant, créant l’angle anorectal (90 degrés) à la jonction anorectale (où le rectum rencontre l’anus).
La fonction principale de ce muscle épais est de maintenir la continence fécale – lors de la défécation, ce muscle se relâche.
Certaines fibres du muscle puborectal (fibres pré-rectales) forment une autre fronde en forme de U qui flanque l’urètre chez l’homme et l’urètre et le vagin chez la femme (dans certains manuels, elles apparaissent comme pubovaginalis ou sphincter urethrae / vaginae). Ces fibres sont très importantes pour préserver la continence urinaire, notamment lors d’une augmentation brutale de la pression intra-abdominale c’est-à-dire lors d’un éternuement.
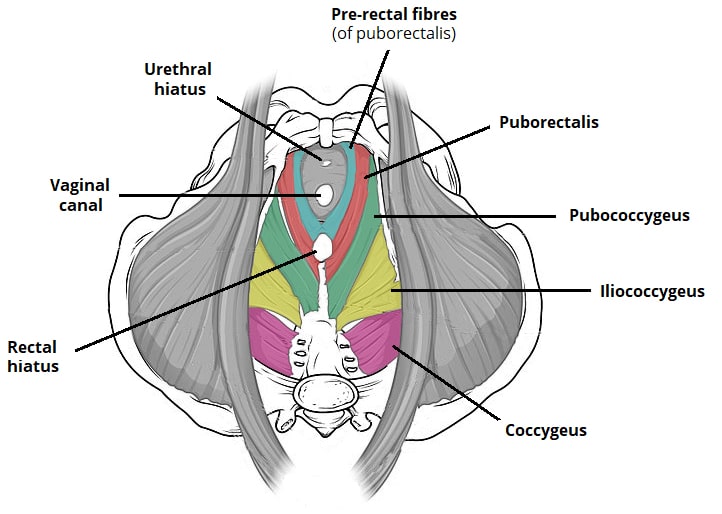 Fig 2 – Vue supérieure (à vol d’oiseau) du plancher pelvien. Notez les fibres prerectales du puborectalis.
Fig 2 – Vue supérieure (à vol d’oiseau) du plancher pelvien. Notez les fibres prerectales du puborectalis.Pubococcygeus
Les fibres musculaires du pubococcygeus sont le principal constituant du levator ani. Elles naissent du corps de l’os pubien et de la face antérieure de l’arc tendineux. Les fibres contournent la marge du hiatus urogénital et se dirigent de façon postéro-médiale, s’attachant au coccyx et au ligament anococcygien.
L’iliococcygeus
L’iliococcygeus possède de fines fibres musculaires, qui partent en avant des épines ischiatiques et de la face postérieure de l’arc tendineux. Elles s’attachent postérieurement au coccyx et au ligament anococcygien.
Cette partie du levator ani est le véritable « lévateur » des trois : son action élève le plancher pelvien et le canal anorectal.
Coccygeus
Innervé par les branches antérieures de S4 et S5.
Le coccygeus (ou ischiococcygeus) est le plus petit, et le plus postérieur des composants du plancher pelvien – car les muscles levator ani sont situés en avant.
Il naît des épines ischiatiques et se dirige vers la face latérale du sacrum et du coccyx, le long du ligament sacro-épineux.
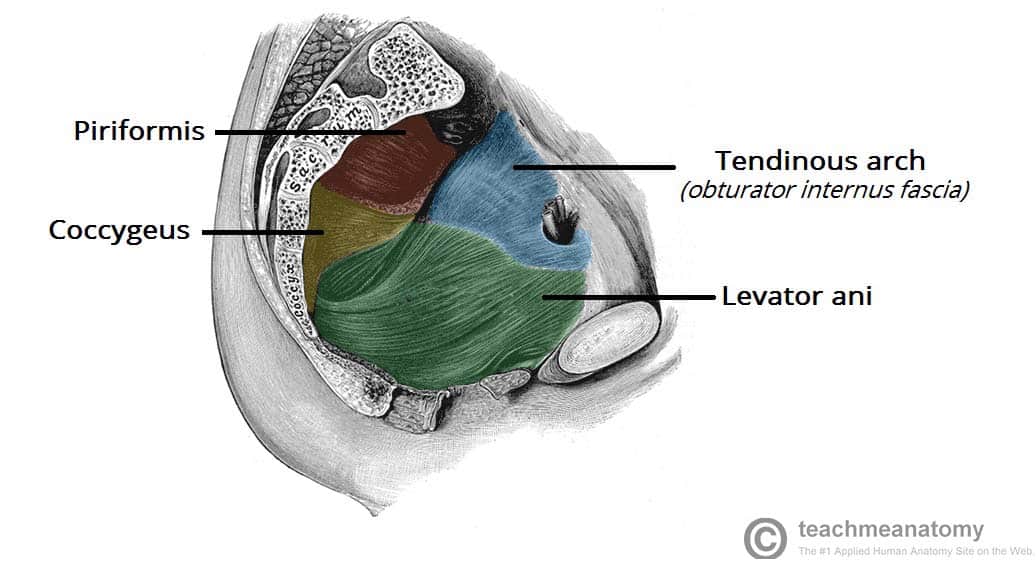 Fig 3 – Coupe sagittale du bassin, montrant une vue latérale du plancher pelvien et des parois.
Fig 3 – Coupe sagittale du bassin, montrant une vue latérale du plancher pelvien et des parois.Pertinence clinique : Dysfonctionnement du plancher pelvien
Le dysfonctionnement du plancher pelvien désigne un ensemble de signes et de symptômes liés à un fonctionnement anormal des muscles du plancher pelvien.
Chez les femmes, les muscles du plancher pelvien soutiennent l’urètre, le vagin et le canal anal. L’affaiblissement de ces muscles peut entraîner une perte du soutien structurel de ces organes – se présentant comme suit :
- Incontinence urinaire
- Incontinence fécale
- Prolapsus génito-urinaire
- Douleurs pelviennes
- Dysfonctionnement sexuel
Les causes de la dysfonction du plancher pelvien sont comprises comme étant multifactorielles et comprennent les traumatismes obstétricaux, l’âge avancé, l’obésité et les tensions chroniques.