La propagation d’une infection au sein d’une communauté est décrite comme une » chaîne « , plusieurs étapes interconnectées qui décrivent comment un agent pathogène se déplace. La lutte contre les infections et la recherche des contacts visent à briser la chaîne, en empêchant un agent pathogène de se propager.
Les maladies infectieuses émergentes sont celles dont l’incidence chez l’homme a augmenté au cours des deux dernières décennies ou qui menacent d’augmenter dans un avenir proche. Ces maladies, qui peuvent se propager rapidement au-delà des frontières nationales et des communautés, peuvent mettre à mal la capacité des systèmes de santé publique à prévenir et à contrôler la propagation de la maladie, en particulier dans les pays et régions aux ressources limitées.
La propagation de l’infection peut être décrite comme une chaîne à six maillons :
- Agent infectieux (agent pathogène)
- Réservoir (l’emplacement normal de l’agent pathogène)
- Portail de sortie du réservoir
- Mode de transmission
- Portail d’entrée dans un hôte
- Hôte sensible
.
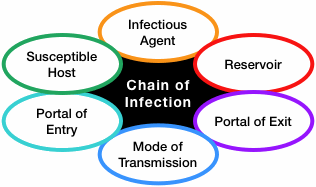
Les mesures de lutte contre les infections visent à briser les maillons et à empêcher ainsi la propagation d’un agent pathogène.
Agents infectieux
Les agents infectieux (pathogènes) comprennent non seulement les bactéries mais aussi les virus, les champignons et les parasites. La virulence de ces agents pathogènes dépend de leur nombre, de leur puissance, de leur capacité à pénétrer et à survivre dans l’organisme, et de la sensibilité de l’hôte. Par exemple, le virus de la variole est particulièrement virulent et infecte presque toutes les personnes exposées. En revanche, le bacille de la tuberculose n’infecte qu’un petit nombre de personnes, généralement des personnes dont la fonction immunitaire est affaiblie, ou celles qui sont sous-alimentées et vivent dans des conditions de promiscuité.
Les virus sont des parasites intracellulaires, c’est-à-dire qu’ils ne peuvent se reproduire qu’à l’intérieur d’une cellule vivante. Certains virus, comme le VIH et les hépatites B et C, ont la capacité de pénétrer dans l’organisme et d’y survivre pendant des années avant l’apparition des symptômes de la maladie. D’autres virus, comme la grippe et le COVID-19, annoncent rapidement leur présence par des symptômes caractéristiques.
Réservoir
Un réservoir est une personne, un animal, un arthropode, une plante, un sol ou une substance (ou une combinaison de ceux-ci) dans lequel un agent infectieux vit et se multiplie normalement. L’agent infectieux dépend du réservoir pour sa survie, où il peut se reproduire de manière à pouvoir être transmis à un hôte sensible.
Les réservoirs animés comprennent les personnes, les insectes, les oiseaux et autres animaux. Les réservoirs inanimés comprennent le sol, l’eau, les aliments, les matières fécales, le liquide intraveineux et les équipements.
Portail de sortie
Le portail de sortie est le moyen par lequel un agent pathogène sort d’un réservoir. Pour un réservoir humain, le portail de sortie peut inclure le sang, les sécrétions respiratoires et tout ce qui sort des voies gastro-intestinales ou urinaires.
Une fois qu’un agent pathogène est sorti du réservoir, il a besoin d’un mode de transmission pour se transférer dans un hôte. Ceci est accompli en pénétrant dans l’hôte par une porte d’entrée réceptive. La transmission peut se faire par contact direct, par contact indirect ou par voie aérienne.
La transmission des infections respiratoires telles que le COVID-19 se fait principalement par l’intermédiaire de particules fluides chargées de virus (c’est-à-dire des gouttelettes et des aérosols) qui se forment dans les voies respiratoires d’une personne infectée et sont expulsées par la bouche et le nez pendant la respiration, la conversation, le chant, la toux et les éternuements. Les effets concurrents de l’inertie, de la gravité et de l’évaporation déterminent le sort de ces gouttelettes. Les grosses gouttelettes se déposent plus vite qu’elles ne s’évaporent et contaminent les surfaces environnantes. Les gouttelettes plus petites s’évaporent plus vite qu’elles ne se déposent, formant des noyaux de gouttelettes qui peuvent rester en suspension dans l’air pendant des heures (devenant des aérosols) et peuvent être transportées sur de longues distances (Mittal et al., 2020, 10 juillet).
La transmission interhumaine du COVID-19 se produit principalement par trois voies : (1) les grandes particules qui sont expulsées avec un élan suffisant pour avoir un impact direct sur la bouche, le nez ou la conjonctive des destinataires ; (2) le contact physique avec des gouttelettes déposées sur une surface et le transfert ultérieur vers la muqueuse respiratoire du destinataire ; et (3) l’inhalation de noyaux de gouttelettes aérosolisées délivrés par les courants d’air ambiants. Les deux premières voies associées aux grosses gouttelettes sont appelées voies de transmission » par gouttelettes » et » par contact « , tandis que la troisième est appelée transmission » par voie aérienne » (Mittal et al, 2020, 10 juillet).

Cette photographie capture un éternuement en cours, révélant le panache de gouttelettes salivaires alors qu’elles sont expulsées en un grand ensemble conique de la bouche ouverte de cet homme, illustrant ainsi de façon spectaculaire la raison pour laquelle il faut se couvrir la bouche lorsqu’on tousse ou éternue, afin de protéger les autres de l’exposition aux germes. Source : James Gathany, CDC PHIL, 2009.
Transmission par voie aérienne (aérosol)
Les preuves insuffisantes décrivant la dynamique de transmission du SRAS-CoV-2 ont conduit à des directives changeantes de la part de l’OMS, des CDC et d’autres autorités de santé publique. Les preuves suggèrent que d’autres maladies à coronavirus émergentes (par exemple, le SRAS et le MERS) ont un potentiel de transmission par voie aérienne en plus de la transmission par contact plus direct et par gouttelettes (Santarpia, et al., 2020, 29 juillet).
Les aérosols sont de petites particules (≤5 μm) qui peuvent s’évaporer rapidement dans l’air, laissant derrière elles des noyaux de gouttelettes qui sont assez petits et légers pour rester en suspension dans l’air pendant des heures (Klompas et al., 2020). La transmission par voie aérienne peut se produire lorsque les résidus de gouttelettes évaporées provenant d’une personne infectée restent dans l’air suffisamment longtemps pour être transmis aux voies respiratoires d’un hôte sensible.
Il existe de plus en plus de preuves que le coronavirus COVID-19 peut se déplacer d’une personne à l’autre par voie aérienne, en particulier dans les espaces clos et mal ventilés. Cela signifie qu’un agent infectieux peut rester infectieux lorsqu’il est en suspension dans l’air sur de longues distances et dans le temps (OMS, 2020, Jun 9).
La transmission par voie aérienne du SRAS-CoV-2 est connue pour se produire lors de procédures médicales générant des aérosols. La communauté scientifique a activement discuté et évalué si le SRAS-CoV-2 pouvait également se propager par des aérosols en l’absence de procédures générant des aérosols, en particulier dans des environnements intérieurs mal ventilés (OMS, 2020, Jun 9).
Comparer la transmission par voie aérienne (aérosols) à la transmission par gouttelettes est une question importante car, si le COVID-19 se transmet facilement par des particules en suspension dans l’air, la distanciation, les masques et les boucliers pourraient ne pas suffire à protéger une personne contre l’exposition au virus.
Les enquêteurs ont démontré que la parole et la toux produisent un mélange de gouttelettes et d’aérosols de différentes tailles, que ces sécrétions peuvent voyager ensemble sur une distance de 27 pieds, qu’il est possible pour le SRAS-CoV-2 de rester en suspension dans l’air et viable pendant des heures, que l’ARN du SRAS-CoV-2 peut être récupéré à partir d’échantillons d’air dans les hôpitaux, et qu’une mauvaise ventilation prolonge la durée pendant laquelle les aérosols restent en suspension dans l’air (Klompas et al, 2020).
Lors de l’isolement initial, de treize personnes du bateau de croisière Diamond Princess qui avaient le COVID-19, au centre médical de l’Université du Nebraska, les chercheurs ont recueilli des échantillons d’air et de surface pour examiner l’excrétion virale des personnes isolées. Ils ont détecté une contamination virale parmi tous les échantillons, soutenant l’utilisation de précautions d’isolement par voie aérienne lors de la prise en charge des patients atteints de COVID-19 (Santarpia, et al., 2020, 29 juillet).
La présence de contamination sur les articles personnels était attendue, en particulier les articles qui sont régulièrement manipulés par les personnes en isolement, comme les téléphones portables et les télécommandes, ainsi que les équipements médicaux qui sont en contact quasi permanent avec le patient. L’observation de la réplication virale en culture cellulaire pour certains des échantillons confirme la nature potentiellement infectieuse du virus retrouvé (Santarpia, et al., 2020, 29 juillet).
Les chercheurs ont noté une variabilité du degré de contamination environnementale d’une chambre à l’autre et d’un jour à l’autre. Les patients dont l’acuité de la maladie ou les niveaux de soins sont plus élevés peuvent être associés à des niveaux accrus de contamination environnementale. Cependant, il n’y avait pas de relation forte entre la contamination environnementale et la température corporelle, réaffirmant le fait que l’excrétion de l’ARN viral n’est pas nécessairement liée aux signes cliniques de la maladie (Santarpia, et al., 2020, 29 juillet).
Les patients les plus aigus étaient généralement moins mobiles, et la distribution des échantillons positifs a suggéré une forte influence du flux d’air. Les articles personnels et de grand contact n’étaient pas universellement positifs, pourtant l’ARN viral a été détecté dans 100 % des échantillons provenant du sol sous le lit et de tous les rebords de fenêtre sauf un (qui n’étaient pas utilisés par le patient) (Santarpia, et al., 2020, 29 juillet).
Les données de l’étude de l’UNMC indiquent une contamination environnementale importante dans les chambres où les patients infectés par le SRAS-CoV-2 étaient hébergés et soignés, quel que soit le degré de symptômes ou d’acuité de la maladie. La contamination existait dans tous les types d’échantillons : échantillons d’air à haut et à bas volume, ainsi que des échantillons de surface comprenant des articles personnels, des surfaces de la chambre et des toilettes. Les échantillons de toilettes de patients qui se sont révélés positifs pour l’ARN viral sont cohérents avec d’autres rapports d’excrétion virale dans les selles (Santarpia, et al., 2020, 29 juillet).
Le transport de noyaux de gouttelettes sur de plus grandes distances est principalement dirigé par les flux d’air ambiant, et les environnements intérieurs tels que les maisons, les bureaux, les centres commerciaux, les avions et les véhicules de transport public posent un défi particulier pour la transmission de la maladie. L’importance de la ventilation dans le contrôle de la transmission des infections par voie aérienne est bien connue. Les espaces intérieurs peuvent avoir des flux extrêmement complexes, en raison des systèmes de ventilation et d’autres facteurs qui les influencent (Mittal et al., 2020, 10 juillet).
Diagramme montrant la transmission par voie aérienne
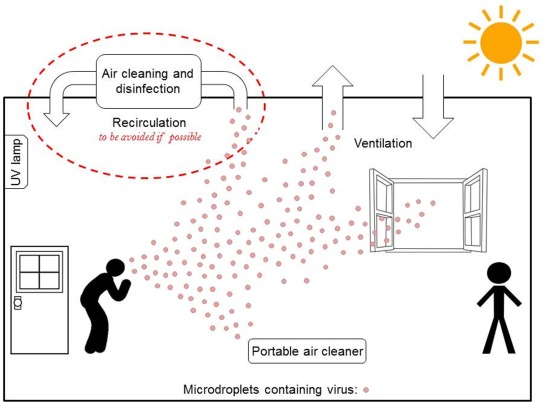
Des contrôles de niveau d’ingénierie pour réduire les risques environnementaux de transmission par voie aérienne. Source : Environmental International Volume 142. CC BY-NC-ND 4.0.
Contact indirect
Le contact indirect comprend à la fois le contact par véhicule et le contact par vecteur. Un véhicule est un intermédiaire inanimé, un intermédiaire entre le portail de sortie du réservoir et le portail d’entrée de l’hôte. Les objets inanimés tels que les ustensiles de cuisine ou de table, les mouchoirs et les mouchoirs en papier, le linge souillé, les poignées de porte, les instruments chirurgicaux et les pansements sont des véhicules courants qui peuvent transmettre l’infection. Le sang, le sérum, le plasma, l’eau, les aliments et le lait servent également de véhicules. Par exemple, les aliments peuvent être contaminés par E. coli si les personnes qui les manipulent n’utilisent pas les techniques appropriées de lavage des mains après être allées aux toilettes. Si l’aliment est consommé par un hôte sensible, comme un jeune enfant ou une personne atteinte du VIH/sida, l’infection qui en résulte peut mettre sa vie en danger.
Le contact par vecteur est la transmission par un intermédiaire animé, un animal, un insecte ou un parasite qui transporte l’agent pathogène du réservoir à l’hôte. La transmission a lieu lorsque le vecteur injecte du liquide salivaire en piquant l’hôte, ou dépose des excréments ou des œufs dans une brèche de la peau. Les moustiques sont des vecteurs de la malaria et du virus du Nil occidental. Les rongeurs peuvent être vecteurs de l’hantavirus.
Portail d’entrée
Les agents infectieux pénètrent dans l’organisme par divers portails d’entrée, notamment les muqueuses, la peau non intacte et les voies respiratoires, gastro-intestinales et génito-urinaires. Les agents pathogènes pénètrent souvent dans le corps de l’hôte par la même voie que celle par laquelle ils sont sortis du réservoir, par exemple, les agents pathogènes en suspension dans l’air provenant de l’éternuement d’une personne peuvent pénétrer par le nez d’une autre personne.
Hôte sensible
Le dernier maillon de la chaîne d’infection est un hôte sensible, une personne à risque d’infection. L’infection ne se produit pas automatiquement lorsque l’agent pathogène pénètre dans l’organisme d’une personne dont le système immunitaire fonctionne normalement. Cependant, lorsqu’un agent pathogène virulent pénètre dans une personne immunodéprimée, l’infection s’ensuit généralement.
La question de savoir si l’exposition à un agent pathogène entraîne une infection dépend de plusieurs facteurs liés à la personne exposée (l’hôte), à l’agent pathogène (l’agent) et à l’environnement. Les facteurs de l’hôte qui influencent le résultat d’une exposition comprennent la présence ou l’absence de barrières naturelles, l’état fonctionnel du système immunitaire et la présence ou l’absence d’un dispositif invasif.
Comment se propage le COVID-19
Dès le début de l’épidémie de COVID-19, on savait que le virus se propageait par les gouttelettes respiratoires (agent infectieux). Lors d’un télébriefing des CDC le 14 février, M. Messonnier, des CDC, a déclaré : « Sur la base de ce que l’on sait maintenant sur le COVID-19, nous pensons que ce virus se propage principalement de personne (réservoir) à personne parmi les contacts étroits (définis à environ six pieds) par les gouttelettes respiratoires produites lorsqu’une personne infectée tousse ou éternue. » Ce mode de propagation est similaire à celui de la grippe et d’autres agents pathogènes respiratoires. Ces gouttelettes peuvent atterrir dans la bouche ou le nez des personnes (hôte sensible) qui se trouvent à proximité ou éventuellement être inhalées dans les poumons (porte d’entrée).
Ce que l’on ne savait pas au départ, c’est que les personnes asymptomatiques peuvent servir de réservoir au virus, infectant ainsi d’autres personnes. Les personnes qui développent des symptômes semblent « excréter un virus important dans leur compartiment oropharyngé » jusqu’à 48 heures avant de développer des symptômes. « Cela permet d’expliquer la rapidité avec laquelle ce virus continue de se propager à travers le pays, car nous avons des transmetteurs asymptomatiques et nous avons des individus qui transmettent le virus 48 heures avant qu’ils ne deviennent symptomatiques », a déclaré le directeur du CDC Robert Redfield.
Une note scientifique du 9 juillet 2020 de l’Organisation mondiale de la santé intitulée Transmission du SRAS-CoV-2 : implications pour les précautions de prévention de l’infection, indique que des particules infectieuses beaucoup plus petites que des gouttelettes peuvent devenir aéroportées et rester en suspension dans l’air pendant de longues périodes. Ces particules dites aérosols semblent être capables d’infecter les personnes qui les inhalent. L’OMS signale que les épidémies liées à des activités dans des espaces clos et bondés « suggèrent la possibilité d’une transmission par aérosol combinée à une transmission par gouttelettes » lors d’activités telles que les répétitions de chorale, les repas dans les restaurants et les exercices dans les salles de sport.
Viabilité sur les surfaces
La contamination des surfaces sèches peut servir de voie de transmission des coronavirus. Certaines études ont rapporté que les coronavirus peuvent survivre sur les métaux, le verre, le plastique ,et les fibres jusqu’à 9 jours. COVID-19 peut vivre dans l’air et sur des surfaces entre plusieurs heures et plusieurs jours. Le 2019-nCoV est viable jusqu’à 72 heures sur les plastiques, 48 heures sur l’acier inoxydable ,et 24 heures sur le carton. Les surfaces en cuivre ont tendance à tuer le virus en 4 heures environ (van Doremalen et al., 2020).
Les recherches ont en outre révélé que le virus pouvait survivre dans des gouttelettes jusqu’à 3 heures après avoir été craché dans l’air. En outre, les gouvernements du monde entier mettent en quarantaine les billets de banque, car la pandémie de coronavirus met en lumière les propriétés de propagation des germes de la « vraie » monnaie. Les États-Unis, la Corée du Sud et la Chine prennent des mesures dans un contexte d’inquiétude quant à la possibilité de propagation de la maladie par les billets et les pièces de monnaie (van Doremalen et al., 2020).